Если возникают зеленые сопли у ребенка, как лечить и что делать
Довольно часто, особенно в зимний период, при смене условий погоды и окружающей среды, во время снижения защитных функций организма появляются зеленые сопли у ребенка. Как лечить это неприятное явление и по какой причине оно возникает, знают не все родители. Особнно быстро дети заболевают при первых посещениях детского сада, ведь у всех малышей различная микрофлора. Ребенку, обитающему в обычной домашней атмосфере, она незнакома, поэтому в период адаптации возникает реакция его организма в виде сопель, зачастую зеленого цвета. Подобный окрас жидкой субстанции, выделяющейся из носа, сигнализирует о проникновении инфекции вирусного или бактериального характера. Подобную ситуацию можно рассматривать как осложнение заболевания.
В случае, когда появляются зеленые сопли у новорожденного, причиной их образования может быть как инфекция, так и аллергическая реакция организма на любой раздражитель. Носовая полость у грудничков значительно уже и меньше по размеру, чем у взрослых. По этой причине проходы в ней заполняются слизью значительно быстрее. Также может присоединиться отечность носовой оболочки, которая может привести к полной остановке процесса дыхания. Если появились зеленые сопли у ребенка, как лечить, должен рассказать педиатр. Но в любом случае терапию следует начинать проводить незамедлительно.
По этой причине проходы в ней заполняются слизью значительно быстрее. Также может присоединиться отечность носовой оболочки, которая может привести к полной остановке процесса дыхания. Если появились зеленые сопли у ребенка, как лечить, должен рассказать педиатр. Но в любом случае терапию следует начинать проводить незамедлительно.
Для восстановления дыхания при заложенности носовых путей рекомендуется применять капли, которые сужают сосуды, например «Назол». Нельзя превышать рекомендуемую дозировку, так как слизистую можно пересушить.
Сопли зеленого цвета у грудного ребенка свидетельствуют о начавшейся инфекции бактериального характера. Для лечения рекомендуется применение народных средств совместно с медикаментами. Назначать препараты и способы терапии должен врач. Рекомендованные медикаменты должны, в первую очередь, снять отечность и приостановить воспалительный процесс.
Если обнаружены зеленые сопли у ребенка, как лечить, чтобы не навредить? Этот вопрос интересует всех родителей. Ответ довольно простой — при помощи каких бы средств не проводилась терапия, ни в коем случае нельзя применять их длительный период времени. В противном случае, происходит привыкание организма ребенка к препарату либо возникает аллергическая реакция.
Ответ довольно простой — при помощи каких бы средств не проводилась терапия, ни в коем случае нельзя применять их длительный период времени. В противном случае, происходит привыкание организма ребенка к препарату либо возникает аллергическая реакция.
Когда сопли зеленые не проходят довольно долго, можно добавить к медикаментозному лечению народные методы и средства. Они не приводят к привыканию и аллергии, действуют на организм более щадящим образом, поэтому наиболее безопасны для детей грудного возраста. Но, не следует забывать, что прибегать к народным методам можно только после полученных рекомендаций врача.
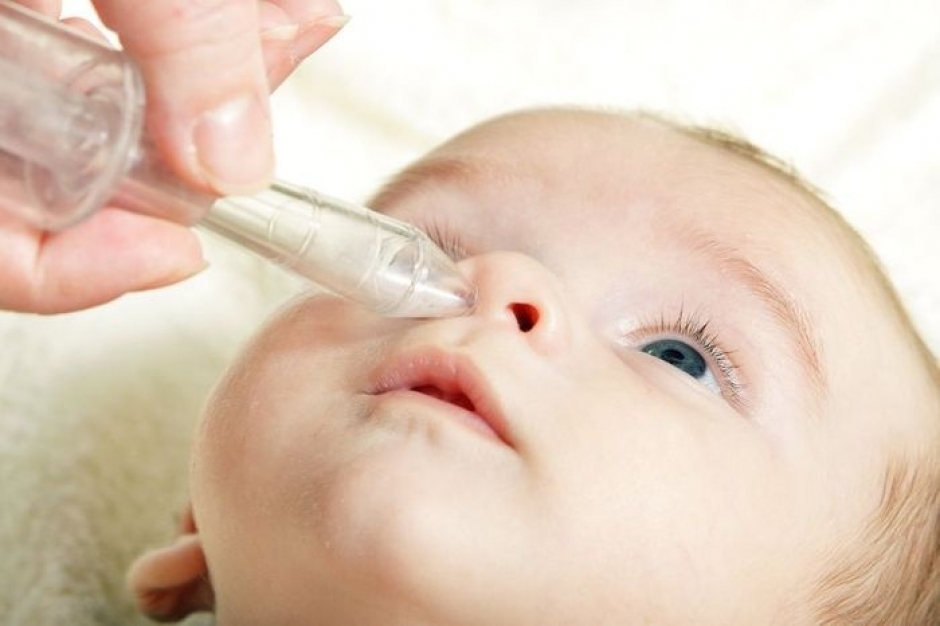
В любой аптеке можно приобрести медицинские препараты, действующие губительно на зеленые сопли у ребенка. Как лечить данный недуг при помощи народных средств? Препараты с этой целью лучше всего готовить самостоятельно. Например, можно применить для терапии сопель зеленого цвета у ребенка раствор из соли (морской либо пищевой) в количестве одной чайной ложки и кипятка (понадобится около литра).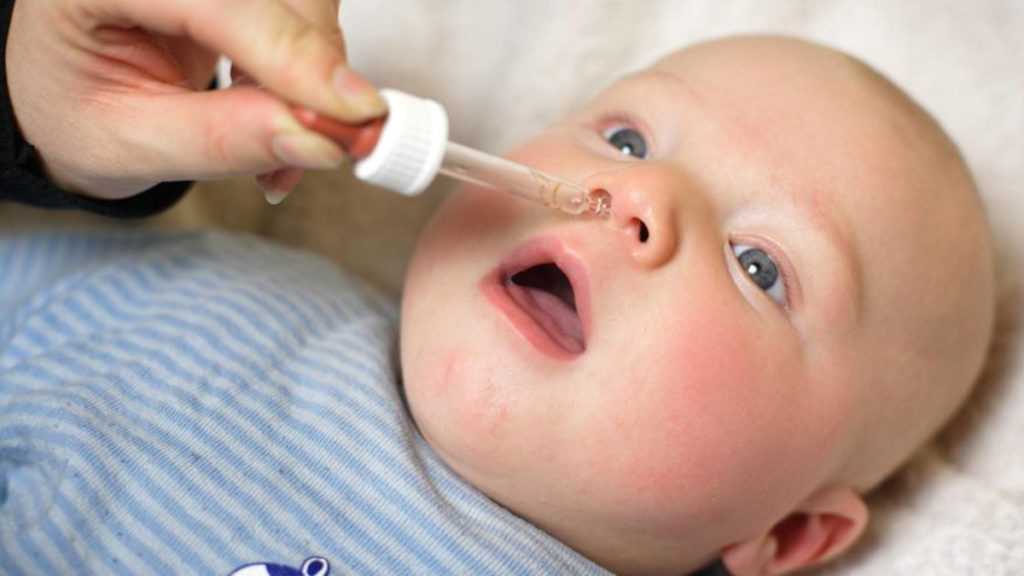 Охлажденную жидкость необходимо закапывать в каждую ноздрю.
Охлажденную жидкость необходимо закапывать в каждую ноздрю.
Также хорошим средством для остановки воспалительного процесса в дыхательных путях является смесь из свежевыжатого сока свеклы и картофеля. Облегчение симптомов происходит спустя несколько часов после закапывания.
чем и как лечить, что делать
Воспалительные процессы в жизни грудного ребенка всегда несут в себе опасность. При неправильном лечении или если воспаление не долечить до конца осложнения могут быть непредсказуемыми. Поэтому любое заболевание должно рассматриваться индивидуально, а лечение назначает только лечащий врач. Беспокоиться родителям следует начать когда малыш сильно капризничает, часто плачет, не может уснуть.
Если же у него заложен нос и образуются обильные выделения разных оттенков важно как можно быстрее посетить лечащего врача. Вероятно, у ребенка диагностируют воспалительный процесс в слизистой оболочке, обусловленный проникновением вирусов или бактерий. В этот момент важно знать, что делать если у грудничка зеленые сопли, а что, наоборот, строго противопоказано.
Содержание статьи
- Ринит у малышей
- Чем и как лечить зеленые сопли у грудничка
- Промывание
- Медикаментозное лечение
- Заключение
Ринит у малышей
Слизистые выделения у малыша появляются при поражении организма болезнетворными вирусами и бактериями. Чаще других болеют недоношенные дети или малыши с индивидуальными особенностями организма. К таким патологиям относят искривленную носовую перегородку или врожденную предрасположенность.
Кроме этого, довольно часто от ринита страдают малыши, находящиеся на не грудном вскармливании.
Еще важно следить за срыгиванием, так как такие выделения также являются основной причиной образования насморка.
У детей обычно выделения имеют желтый или зеленый оттенок, а длительность воспаления продолжается около семи дней.
Если воспаление сопровождается повышением температуры тела или сильными болями, у пациента могут диагностировать острый ринит, который требует антибактериального лечения.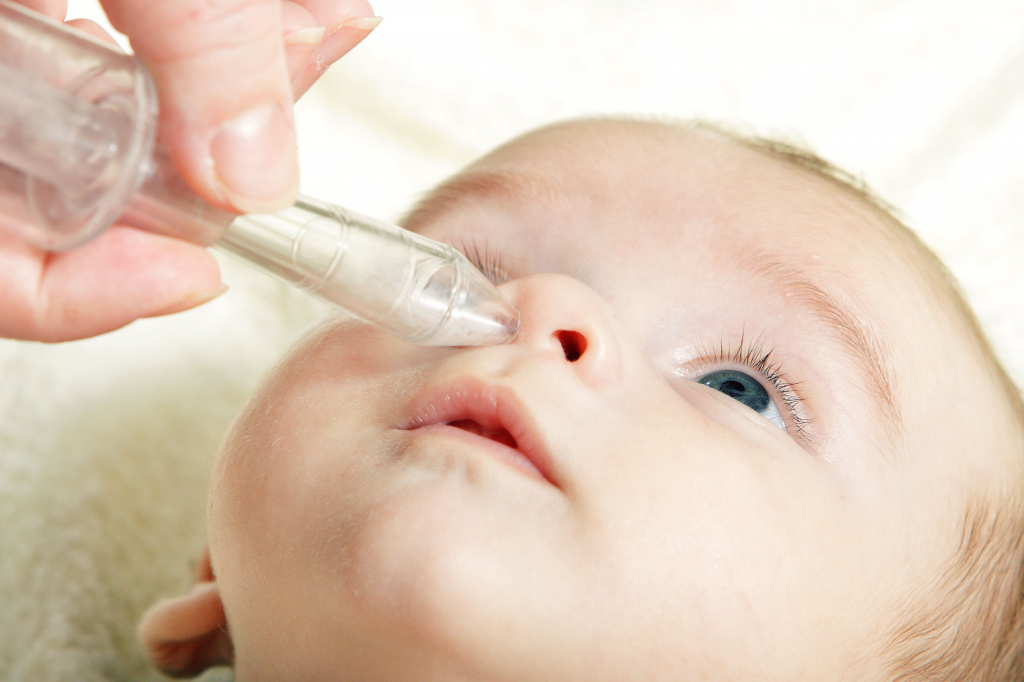
Во время диагностирования воспаления необходимо определить вид насморка. Часто у малышей отмечают физиологический ринит. К тому же насморк может появиться во время прорезывания зубов.
В любом случае острый ринит, сопровождающийся зелеными выделениями, опасен для ребенка. В это время малыш сильно капризничает и плачет, а густой секрет закупоривает евстахиеву трубку, что провоцирует образование отита.
В силу возраста, дети не умеют высмаркиваться. Если скопление слизи перешло в гайморовы пазухи, у маленького пациента часто диагностируют гайморит или инфицирование дыхательных путей.
Кроме этого, густые сопли могут спровоцировать образование фронтита, трахеита или бронхита.
Чем и как лечить зеленые сопли у грудничка
Лечение зеленых соплей у новорожденного начинается с диагностирования воспаления. Важно убедиться в отсутствии бактериальной формы заражения. В обратном случае малышу назначают антибиотики. Если природа воспаления кроется в инфекционном вирусе – назначается противовоспалительные препараты.
Если природа воспаления кроется в инфекционном вирусе – назначается противовоспалительные препараты.
Промывание
В процессе лечения важно предугадать развитие осложнений, поэтому врачи назначают многоуровневый курс лечения.
Обычно он начинается с промывания носовых проходов.
Для этого маме малыша необходимо приобрести спринцовку или шприц десятого размера.
Затем необходимо самостоятельно приготовить жгутики из ватных дисков или марлевой ткани.
Перед применением турунд, их необходимо смочить в вазелине или жирном креме. Некоторые родители используют оливковое или растительное масло.
Вводить жгутики необходимо плавно, но уверенно и быстро. В обратном случае малыш начнет волноваться и капризничать. Очищая нос вкручивающими движениями, выделения легко устраняются, облегчая носовое дыхание ребенка.
При образовании корочек, носовые проходы необходимо заранее смазать маслом чайного дерева или персиковым маслом. Только после этого необходимо промывать нос любым детским раствором.
Только после этого необходимо промывать нос любым детским раствором.
Для промывания носа необходимо использовать капли Салин, Риномер, Хьюмер. При покупке не перепутайте данные средства с физрастворами или спреями. Имейте в виду, что применять препараты можно только с двухлетнего возраста. Для лечения более маленьких детей используйте морскую воду.
Для промывания носовых путей уложите ребенка на один бок и закапайте в каждый проход по две капли. Затем подождите несколько минут и очистите нос с помощью спринцовки.
Медикаментозное лечение
Если воспаление прогрессирует, то врач может назначить несколько видов препаратов.
Обычно педиатры назначают следующее лечение:
- При обильных выделениях необходимы сосудосуживающие назальные средства. Применять их необходимо в очень маленьких количествах один раз в день. Лучше всего использовать такие препараты, как детский «Для Нос» , «Отривин», «Отривин-спрей».
 Все препараты разрешены для лечения грудных детей.
Все препараты разрешены для лечения грудных детей. - Следующими препаратами станут противовирусные и антибактериальные медикаменты. Лучше всего использовать назальные средства: «Протаргол», «Гриппферон», «Эктерицид», «Ретинол», «Токоферол». При покупке обратите внимание на изучение аннотации. Лучше всего выбирать препараты на масляной основе. Они не только уничтожат воспаление, но и увлажнят слизистую оболочку.
- Некоторые врачи при обильном насморке могут назначить свечи для ректального введения «Виферон-1».
- В курс лечения входит прием антигистаминных лекарственных препаратов. Лучше всего принимать детские капли «Виброцил».
Перед применением назальных средств необходимо промывание носовых проходов с помощью капель «Аквалор Беби» или «Аквамарис».
Не допускайте осложнений воспаления, так как в таком случае врач может назначить антибиотики. До двух лет такие препараты могут довольно сильно снизить иммунитет и вызвать резистентность организма. После приема антибиотиков малыши часто страдают от аллергии и более склонны к простудным воспалениям.
После приема антибиотиков малыши часто страдают от аллергии и более склонны к простудным воспалениям.
Заключение
Предугадать появление насморка у грудных детей довольно сложно. Но педиатры выделяют несколько способов, придерживаясь которых можно избежать недуга. Для начала старайтесь кормить ребенка только в вертикальном положении. В таком виде малыши практически не срыгивают, а, как известно, именно остатки пищи становятся основной причиной образования бактериального ринита.
Кроме этого, необходимо как можно больше гулять с малышом и вовремя проходить все обследования.
Простуда у новорожденных: симптомы, лечение и риски
Прежде чем иммунная система новорожденного полностью разовьется, он может заразиться и бороться с вирусами, вызывающими простуду.
Беременные женщины начинают передавать антитела своим эмбрионам в последние 3 месяца беременности. Новорожденные сохраняют этот пассивный иммунитет в течение короткого периода времени, но он начинает ослабевать в течение первых недель и месяцев жизни.
Когда новорожденный начинает формировать свою иммунную систему, он, скорее всего, подхватит простуду. Хотя симптомы могут напугать родителей или опекунов, эти заболевания жизненно важны. Они помогают развивающейся иммунной системе ребенка научиться бороться с различными вирусами, вызывающими простуду.
Дети обычно часто болеют простудными заболеваниями до своего первого дня рождения. Лечение простуды у новорожденных требует особенно нежного ухода, но простуда не часто бывает серьезной.
Однако симптомы простуды у новорожденных могут быть похожи на симптомы других заболеваний, включая круп и пневмонию. Эти состояния являются более серьезными, поэтому родители или опекуны должны обратиться к педиатру, чтобы убедиться, что у ребенка простуда, а не другое заболевание.
Новорожденные с простудой могут иметь обильные выделения из носа, которые сначала жидкие и водянистые, но в течение нескольких дней становятся более густыми желтыми или зелеными выделениями. Это естественное развитие инфекции, которое не означает автоматического ухудшения симптомов.
Другие признаки простуды у новорожденного включают:
- . Чухание
- Кашель
- раздражительность или суетясь
- Красные глаза
- Отсутствие аппетита
- Уточняет или оставая
Также может последовать небольшая лихорадка, еще один признак того, что их организм борется с инфекцией.
Лицо, осуществляющее уход, должно проконсультироваться с педиатром, если у любого новорожденного ректальная лихорадка выше 100,4 °F, чтобы исключить более серьезную инфекцию, чем простуда.
Для получения дополнительной информации и ресурсов, которые помогут сохранить здоровье вам и вашим близким в этот сезон гриппа, посетите наш специальный центр .
Педиатр может провести тщательное обследование, чтобы проверить, нет ли у новорожденного простуды или другого заболевания.
Хотя многие из перечисленных выше симптомов характерны для множественных заболеваний, у новорожденных с гриппом, крупом или пневмонией часто проявляются другие признаки.
Грипп
Новорожденный с гриппом может иметь симптомы простуды, а также рвоту, диарею или повышение температуры.
Ребенок также может быть особенно беспокойным из-за других симптомов, которые он еще не может проявить. Ребенок с гриппом часто кажется более больным, чем с простудой, но не всегда.
Круп
У детей с крупом проявляются типичные симптомы простуды, но эти симптомы могут быстро ухудшиться.
У младенцев может развиться резкий лающий кашель. У них может быть затрудненное дыхание, из-за чего они могут напрягаться, пищать или хрипеть при кашле.
Коклюш
Коклюш, также называемый коклюшем, начинается как простуда, но примерно через неделю симптомы могут измениться. У ребенка может развиться сильный отрывистый кашель, из-за которого ему будет трудно дышать.
Этот кашель может вызвать у ребенка глубокие вдохи, которые звучат как «крик», сразу после кашля. Однако классический «крик» чаще встречается у детей старшего возраста и взрослых, чем у младенцев. Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать.
Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать.
Коклюш — серьезное заболевание, требующее немедленной медицинской помощи.
Пневмония
Младенцы могут быть более подвержены риску перехода простуды в пневмонию, чем пожилые люди. Это может произойти быстро, поэтому важно обратиться к педиатру для постановки правильного диагноза.
Симптомы пневмонии включают:
- рвоту
- потливость
- высокую температуру, потливость и покраснение кожи
- сильный кашель, усиливающийся со временем
- брюшная чувствительность
У младенцев с пневмонией также может быть затрудненное дыхание. Они могут дышать чаще, чем обычно, или их дыхание может казаться напряженным.
В некоторых случаях их губы или пальцы могут выглядеть синеватыми, что указывает на то, что они не получают достаточного количества кислорода и нуждаются в неотложной медицинской помощи.
Респираторно-синцитиальный вирус (RSV)
RSV — это респираторный вирус, который часто встречается в раннем детстве и обычно поражает детей в возрасте 2 лет.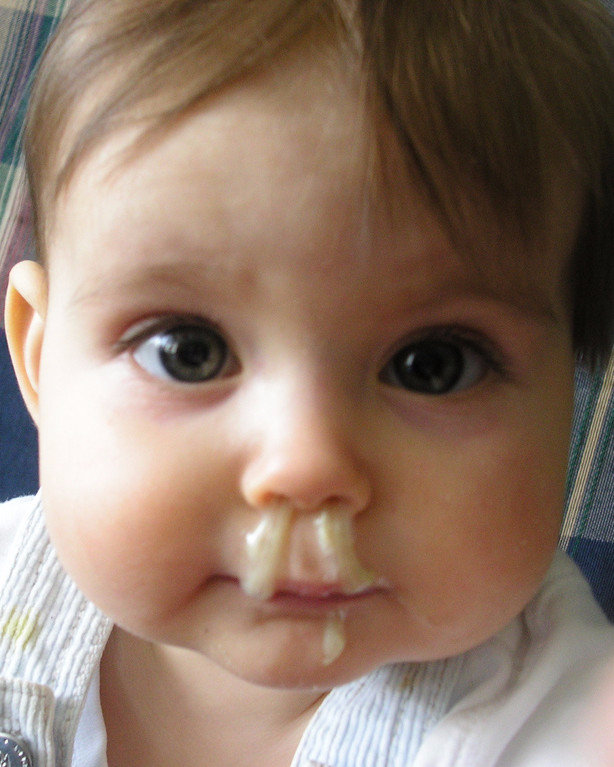 Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям.
Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям.
Симптомы RSV включают в себя:
- Нижного носа
- кашель
- чихание
- Лихорадка
- Хриптинг
- Отсутствие Аппетита
- Сложность, такие как Pneumaility или Bronchiolitis,
- Сложений, таких как Pneumailitis или Bronchiolitis,
- . . Организм ребенка учится защищать себя, и лучшая помощь, которую могут предложить взрослые, — это комфорт во время этого процесса. Для полного исчезновения симптомов у ребенка может потребоваться до 2 недель.
Американская академия педиатрии (AAP) не рекомендует безрецептурные лекарства от простуды для детей, так как они не работают и могут иметь серьезные побочные эффекты.
Домашние средства
Педиатры могут порекомендовать несколько различных домашних средств, чтобы помочь детям пережить раннюю простуду. К ним относятся:
- Гидратация: Когда ребенок борется с простудой, слизь и лихорадка могут израсходовать жизненно важные жидкости и электролиты.
 Родители или опекуны должны держать их увлажненными.
Родители или опекуны должны держать их увлажненными. - Очистка носовых ходов: Промывание носа ребенка с помощью назальных солевых капель и резинового шприца может помочь ему легче дышать.
- Влажность: Использование мягкого увлажнителя с прохладным туманом для увлажнения области вокруг детской кроватки может помочь ребенку лучше дышать и уменьшить заложенность носа.
- Пар: Если подержать ребенка в парной ванной с проточной горячей водой в течение 10–15 минут, это может привести к разжижению слизи. Человек должен всегда присматривать за младенцем возле горячей воды, чтобы защитить ребенка от ожогов.
- Отдых: Возможно, лучше избегать общественных мест и давать ребенку больше времени для отдыха, пока он заживает.
Человек должен обсудить любое ухудшение симптомов с педиатром.
Вирусы, вызывающие простуду, могут распространяться по воздуху или при контакте с носителем вируса.
 Человек-носитель вируса может не проявлять никаких симптомов.
Человек-носитель вируса может не проявлять никаких симптомов.Различные факторы могут увеличить риск простуды у новорожденного, например контакт с детьми старшего возраста или нахождение среди курящих людей. Шаги, которые могут уменьшить их воздействие, включают:
- регулярное мытье рук всеми, кто контактирует с ребенком
- избегание людей, которые больны или находились рядом с больным
- ограничение пребывания в толпе
- избегание пассивного курения
- регулярная чистка игрушек и поверхностей
Когда родитель кормит ребенка грудью, ребенок может дольше сохранять некоторый пассивный иммунитет из-за иммунных соединений в молоке. Это не означает, что ребенок не будет болеть, но он может болеть реже и легче бороться с инфекциями, чем дети, находящиеся на искусственном вскармливании.
Лихорадка является одним из основных средств защиты ребенка от инфекций, таких как простуда. У новорожденных лихорадка 100,4 ° F или выше требует обращения к педиатру.
 Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.
Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.У очень маленьких детей может не быть лихорадки даже в условиях серьезной инфекции. Если новорожденный кажется больным, даже без лихорадки, человеку следует обратиться за медицинской помощью.
Также важно поговорить с педиатром, если у ребенка появляются какие-либо другие необычные симптомы, такие как:
- затрудненное дыхание
- необычный крик или кашель
- признаки физической боли или дискомфорта
- трудности прием пищи или отказ от еды
- кожная сыпь
- постоянная диарея или рвота
- обезвоживание и снижение диуреза
В некоторых случаях у ребенка могут не проявляться симптомы, но родитель или опекун могут почувствовать, что они кажутся неправильными. Если человек не уверен в симптомах у ребенка, ему следует обратиться за медицинской помощью.

Невозможно избежать всех микробов в среде, в которой растет ребенок, и заболеть для него так же нормально, как и для всех остальных. Лучшее, что может сделать родитель или опекун, — это помочь ребенку чувствовать себя комфортно, пока его тело борется с холодом.
Простуда может перерасти в серьезное заболевание, поэтому жизненно необходимы регулярные осмотры у педиатра, особенно если у ребенка высокая температура или другие симптомы. Необходимо вызвать педиатра при первых признаках болезни, чтобы исключить более серьезные заболевания у новорожденных.
Простуда у новорожденных: симптомы, лечение и риски
Прежде чем иммунная система новорожденного полностью разовьется, он может заразиться и бороться с вирусами, вызывающими простуду.
Беременные женщины начинают передавать антитела своим эмбрионам в последние 3 месяца беременности. Новорожденные сохраняют этот пассивный иммунитет в течение короткого периода времени, но он начинает ослабевать в течение первых недель и месяцев жизни.

Когда новорожденный начинает формировать свою иммунную систему, он, скорее всего, подхватит простуду. Хотя симптомы могут напугать родителей или опекунов, эти заболевания жизненно важны. Они помогают развивающейся иммунной системе ребенка научиться бороться с различными вирусами, вызывающими простуду.
Дети обычно часто болеют простудными заболеваниями до своего первого дня рождения. Лечение простуды у новорожденных требует особенно нежного ухода, но простуда не часто бывает серьезной.
Однако симптомы простуды у новорожденных могут быть похожи на симптомы других заболеваний, включая круп и пневмонию. Эти состояния являются более серьезными, поэтому родители или опекуны должны обратиться к педиатру, чтобы убедиться, что у ребенка простуда, а не другое заболевание.
Новорожденные с простудой могут иметь обильные выделения из носа, которые сначала жидкие и водянистые, но в течение нескольких дней становятся более густыми желтыми или зелеными выделениями. Это естественное развитие инфекции, которое не означает автоматического ухудшения симптомов.

Другие признаки простуды у новорожденного включают:
- . Чухание
- Кашель
- раздражительность или суетясь
- Красные глаза
- Отсутствие аппетита
- Уточняет или оставая
Также может последовать небольшая лихорадка, еще один признак того, что их организм борется с инфекцией.
Лицо, осуществляющее уход, должно проконсультироваться с педиатром, если у любого новорожденного ректальная лихорадка выше 100,4 °F, чтобы исключить более серьезную инфекцию, чем простуда.
Для получения дополнительной информации и ресурсов, которые помогут сохранить здоровье вам и вашим близким в этот сезон гриппа, посетите наш специальный центр .
Педиатр может провести тщательное обследование, чтобы проверить, нет ли у новорожденного простуды или другого заболевания.
Хотя многие из перечисленных выше симптомов характерны для множественных заболеваний, у новорожденных с гриппом, крупом или пневмонией часто проявляются другие признаки.

Грипп
Новорожденный с гриппом может иметь симптомы простуды, а также рвоту, диарею или повышение температуры.
Ребенок также может быть особенно беспокойным из-за других симптомов, которые он еще не может проявить. Ребенок с гриппом часто кажется более больным, чем с простудой, но не всегда.
Круп
У детей с крупом проявляются типичные симптомы простуды, но эти симптомы могут быстро ухудшиться.
У младенцев может развиться резкий лающий кашель. У них может быть затрудненное дыхание, из-за чего они могут напрягаться, пищать или хрипеть при кашле.
Коклюш
Коклюш, также называемый коклюшем, начинается как простуда, но примерно через неделю симптомы могут измениться. У ребенка может развиться сильный отрывистый кашель, из-за которого ему будет трудно дышать.
Этот кашель может вызвать у ребенка глубокие вдохи, которые звучат как «крик», сразу после кашля. Однако классический «крик» чаще встречается у детей старшего возраста и взрослых, чем у младенцев.
 Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать.
Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать.Коклюш — серьезное заболевание, требующее немедленной медицинской помощи.
Пневмония
Младенцы могут быть более подвержены риску перехода простуды в пневмонию, чем пожилые люди. Это может произойти быстро, поэтому важно обратиться к педиатру для постановки правильного диагноза.
Симптомы пневмонии включают:
- рвоту
- потливость
- высокую температуру, потливость и покраснение кожи
- сильный кашель, усиливающийся со временем
- брюшная чувствительность
У младенцев с пневмонией также может быть затрудненное дыхание. Они могут дышать чаще, чем обычно, или их дыхание может казаться напряженным.
В некоторых случаях их губы или пальцы могут выглядеть синеватыми, что указывает на то, что они не получают достаточного количества кислорода и нуждаются в неотложной медицинской помощи.
Респираторно-синцитиальный вирус (RSV)
RSV — это респираторный вирус, который часто встречается в раннем детстве и обычно поражает детей в возрасте 2 лет.
 Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям.
Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям.Симптомы RSV включают в себя:
- Нижного носа
- кашель
- чихание
- Лихорадка
- Хриптинг
- Отсутствие Аппетита
- Сложность, такие как Pneumaility или Bronchiolitis,
- Гидратация: Когда ребенок борется с простудой, слизь и лихорадка могут израсходовать жизненно важные жидкости и электролиты.
- Сложений, таких как Pneumailitis или Bronchiolitis,
- . . Организм ребенка учится защищать себя, и лучшая помощь, которую могут предложить взрослые, — это комфорт во время этого процесса. Для полного исчезновения симптомов у ребенка может потребоваться до 2 недель.
Американская академия педиатрии (AAP) не рекомендует безрецептурные лекарства от простуды для детей, так как они не работают и могут иметь серьезные побочные эффекты.
Домашние средства
Педиатры могут порекомендовать несколько различных домашних средств, чтобы помочь детям пережить раннюю простуду. К ним относятся:
- Гидратация: Когда ребенок борется с простудой, слизь и лихорадка могут израсходовать жизненно важные жидкости и электролиты.
 Родители или опекуны должны держать их увлажненными.
Родители или опекуны должны держать их увлажненными. - Очистка носовых ходов: Промывание носа ребенка с помощью назальных солевых капель и резинового шприца может помочь ему легче дышать.
- Влажность: Использование мягкого увлажнителя с прохладным туманом для увлажнения области вокруг детской кроватки может помочь ребенку лучше дышать и уменьшить заложенность носа.
- Пар: Если подержать ребенка в парной ванной с проточной горячей водой в течение 10–15 минут, это может привести к разжижению слизи. Человек должен всегда присматривать за младенцем возле горячей воды, чтобы защитить ребенка от ожогов.
- Отдых: Возможно, лучше избегать общественных мест и давать ребенку больше времени для отдыха, пока он заживает.
Человек должен обсудить любое ухудшение симптомов с педиатром.
Вирусы, вызывающие простуду, могут распространяться по воздуху или при контакте с носителем вируса.
 Человек-носитель вируса может не проявлять никаких симптомов.
Человек-носитель вируса может не проявлять никаких симптомов.Различные факторы могут увеличить риск простуды у новорожденного, например контакт с детьми старшего возраста или нахождение среди курящих людей. Шаги, которые могут уменьшить их воздействие, включают:
- регулярное мытье рук всеми, кто контактирует с ребенком
- избегание людей, которые больны или находились рядом с больным
- ограничение пребывания в толпе
- избегание пассивного курения
- регулярная чистка игрушек и поверхностей
Когда родитель кормит ребенка грудью, ребенок может дольше сохранять некоторый пассивный иммунитет из-за иммунных соединений в молоке. Это не означает, что ребенок не будет болеть, но он может болеть реже и легче бороться с инфекциями, чем дети, находящиеся на искусственном вскармливании.
Лихорадка является одним из основных средств защиты ребенка от инфекций, таких как простуда. У новорожденных лихорадка 100,4 ° F или выше требует обращения к педиатру.
 Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.
Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.У очень маленьких детей может не быть лихорадки даже в условиях серьезной инфекции. Если новорожденный кажется больным, даже без лихорадки, человеку следует обратиться за медицинской помощью.
Также важно поговорить с педиатром, если у ребенка появляются какие-либо другие необычные симптомы, такие как:
- затрудненное дыхание
- необычный крик или кашель
- признаки физической боли или дискомфорта
- трудности прием пищи или отказ от еды
- кожная сыпь
- постоянная диарея или рвота
- обезвоживание и снижение диуреза
В некоторых случаях у ребенка могут не проявляться симптомы, но родитель или опекун могут почувствовать, что они кажутся неправильными. Если человек не уверен в симптомах у ребенка, ему следует обратиться за медицинской помощью.

- Гидратация: Когда ребенок борется с простудой, слизь и лихорадка могут израсходовать жизненно важные жидкости и электролиты.
 Все препараты разрешены для лечения грудных детей.
Все препараты разрешены для лечения грудных детей. Родители или опекуны должны держать их увлажненными.
Родители или опекуны должны держать их увлажненными. Человек-носитель вируса может не проявлять никаких симптомов.
Человек-носитель вируса может не проявлять никаких симптомов. Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.
Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.


 Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать.
Младенца с коклюшем часто рвет после кашля. Они также могут ненадолго стать синими или перестать дышать. Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям.
Он обычно проявляется в виде обычной простуды, но может быть более серьезным у новорожденных и приводить к осложнениям. Родители или опекуны должны держать их увлажненными.
Родители или опекуны должны держать их увлажненными.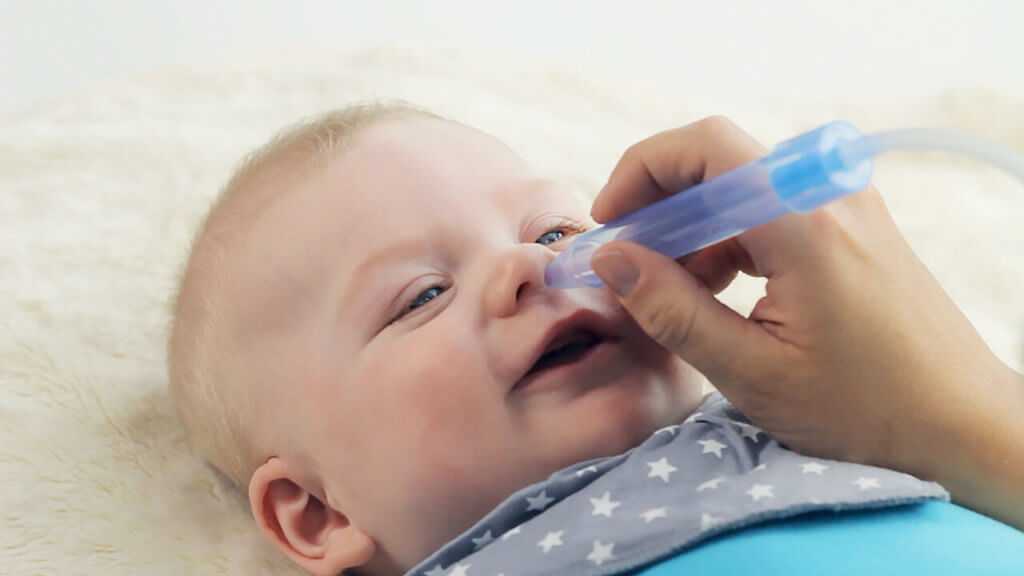 Человек-носитель вируса может не проявлять никаких симптомов.
Человек-носитель вируса может не проявлять никаких симптомов. Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.
Во всех случаях человек должен поговорить с медицинским работником, если у маленького ребенка лихорадка сохраняется более нескольких дней или если она проходит в течение дня или двух, а затем возвращается.