Зондирование слезного канала у новорожденных. Что это, как проводится, последствия операции
Закупорка глазных протоков является часто встречающейся патологией у новорожденных детей. Ее появление может быть связано с затяжной родовой деятельностью или внутриутробным инфицированием. С проблемой непроходимости слезного канала сталкиваются 30 % детей в течение 1 месяца жизни.
В 70 % случаев устранить проблему удается только с помощью зондирования.
Содержание статьи:
Причины непроходимости слезного канала
Причин развития непроходимости и воспаления носослезного канала не много.

В большинстве случаев патология обнаруживается сразу после рождения и происходит из-за:
- аномального строения носовой перегородки;
- недоразвитости слезного канала;
- сохранения пленки, которая должна была прорваться во время первого вздоха и крика ребенка разу после рождения;
- генетических патологий строения костей черепа или лица;
- инфекции глаз;
- попадания в просвет канала инородного тела;
- опухолевых образований.
Самая распространенная причина закупорки протоков глаз — отсутствие продолжительного и сильного плача ребенка сразу после рождения.
Симптомы воспаления слезного канала у новорожденных
Воспаление слезного протока развивается постепенно, симптомы могут быть незаметны, но стоит обратить внимание на:
- появление слезных капель, когда ребенок не плачет;
- влажность нижних ресниц после сна;
- частое моргание;
- постоянное расчесывание глаз.
После начальной стадии патология перерастает в дакриоцистит, который имеет более выраженные признаки:
- обильное слезотечение;

- припухлость век;
- слипание ресниц, особенно в утренние часы;
- покраснение глаз;
- появление гноя в их углах;
- повышение температуры;
- капризность.
Патология может поражать не только оба глаза, но и быть односторонней.
Показания к зондированию слезного канала
Хирургический прорыв защитной пленки назначается только после консервативного лечения. При отсутствии положительных результатов или ухудшения состояния офтальмолог дает разрешение на проведение процедуры.
Показаниями к оперативному вмешательству также являются:
- обильное слезоотделение;
- увеличение воспалительного процесса;
- изменение цвета гнойного содержимого с желтого на зеленый;
- неэффективное лечение с помощью массажа;
- нарушения процесса формирования слезного канала;
Противопоказания
Зондирование слезного канала у новорожденных имеет ряд противопоказаний, среди них отмечают:
- аномальное строение глазных протоков;
- острый гайморит;
- хронический синусит;
- аллергические проявления в виде кашля или насморка;
- искривленность перегородки носа;
- гемофилию;
- измененный состав крови;
- сахарный диабет;
- инфекционные заболевания;
- лейкоз;
- конъюнктивит;
- травмы лица;
- повышенная чувствительность к обезболивающим препаратам;
- пневмонию;
- астму;
- опухоли;
- сердечную недостаточность.

При наличии противопоказаний или врожденных аномалий офтальмолог может перенести операцию на более поздний срок или назначить поддерживающую терапию.
Подготовка ребенка к зондированию
Зондирование — это один из видов оперативных вмешательств, поэтому оно требует особой подготовки.
Перед его проведением необходимо пройти ряд обследований:
| Врач/анализ | Исследование |
| Осмотр носовой перегородки, горла и ушей. Необходимо исключить патологии строения носовой и глазной области. |
| Исключение инфекционных или бактериальных инфекций, воспалений. Проверка общего самочувствия. | |
| Выявление внутренних вялотекущих патологий или воспалений. |
| Осмотр глазного дна, яблока и роговицы. Данный метод позволяет обнаружить инородное тело, разрывы сетчатки и патологии зрительного нерва. |
| Исследование крови на свертываемость, чтобы исключить возможность кровотечения или тромбообразования. |
| Данное обследование выявляет наличие патогенной микрофлоры глаза и слизистых оболочек. Оно позволяет подобрать наиболее эффективный антибиотик. |
| Тест на проходимость слезных протоков позволит выявить степень закупорки. При достаточной проходимости каналов, ребенку целесообразно провести процедуру по их расширению. |
При получении всех результатов перед зондированием рекомендуется:
- соблюдать строгую диету за 3 дня до операции;
- за 4 часа до нее не кормить ребенка;
- прекратить прием всех медикаментов.
Чтобы избежать травм или серьезных осложнений, руки и ноги ребенка необходимо крепко зафиксировать с помощью пеленок. Стоит отметить, что многие клиники самостоятельно пеленают детей перед операцией, поэтому данный момент уточняют на консультации.
Проведение операции
Зондирование слезного канала у новорожденных проводится быстро. Все манипуляции занимают не более 10 мин. Операция может проводиться под местной анестезией. Чаще всего в глаз закапывают обезболивающий препарат Алкаин. Применение общего наркоза целесообразно только для лечения двустороннего дакриоцистита или при достижении ребенком возраста 4 месяцев.
Процедура зондирования:
- Глаза промывают специальным раствором и обрабатывают антисептиком кожу вокруг.
- В просвет протока у верхнего века вводится трубка Зихеля, которая имеет конусообразную форму. Она необходима для расширения слезных каналов. Трубку вводят сначала горизонтально, а после поднимают вертикально.
- Затем также вводят зонд Боумена, который представляет собой полую тонкую проволоку. С его помощью разрывают пленку.
- После восстановления проходимости протоков слезно-гнойное содержимое вымывают физиологическим раствором и обрабатывают глаза дезинфицирующим средством.
Спустя 20-40 мин. ребенка отправляют на амбулаторное лечение и назначают дату повторного осмотра.

Многие клиники практикуют новый метод лечения непроходимости глазных протоков. Операция отличается только введением вместо зондов специальных мягких резиновых трубок. В них помещается небольшой шар, который накачивают воздухом или физиологическим раствором.
После разрыва пленки шарик удаляется, а трубки остаются в протоках примерно на 6 мес., препятствуя образованию спаек, после чего они удаляются.
Риски и возможные осложнения у новорожденных
Устранение закупорки слезных протоков считается безопасной процедурой.
Риски усугубить проблему или нанести вред здоровью практически отсутствуют, так как:
- все инструменты стерилизуются;
- используются современные обезболивающие препараты;
- после операции происходит дезинфекция открытых протоков и глаз.
Течение операции напрямую зависит от квалификации микрохирурга, так как при нарушении техники процедуры, гной может попасть во второй глаз или ухо. Зондирование рекомендуется проводить до достижения ребенком возраста 6 месяцев, так как пленка в протоках затвердевает, осложняя ход операции.

Также существует риск повторного развития дакриоцистита после процедуры при несоблюдении правил ухода за прооперированными органами зрения или заражении инфекционными и простудными заболеваниями после зондирования.
После операции в течение первых нескольких дней считается нормальным появление:
- кровянистых выделений из носовой полости;
- одышки;
- головной боли;
- тошноты;
- обильного течения слез;
- беспокойства и раздражительности;
- температуры.
Если данные симптомы усиливаются или не проходят в течение нескольких дней, стоит обратиться к офтальмологу или педиатру.
К серьезным осложнениям, которые требует немедленного обращения за медицинской помощью, относят:
- конъюнктивит;
- отсутствие слезной жидкости;
- сильное раздражение глаз или их покраснение;
- температуру выше 38°С;
- кровотечение из глаз;
- образование рубцов и спаек;
- рвоту;
- сильное течение слез спустя 14 дней после операции;
- механическое повреждение канала.

При отсутствии лечения закупорки протоков глаз могут развиться:
- менингит;
- сепсис;
- деформация носовой перегородки;
- язвенные поражения роговицы глаз;
- частичная слепота;
- срастание слезных протоков;
- отит;
- хронический дакриоцистит.
Как проходит восстановление
Зондирование слезного канала имеет длительный период реабилитации. Он составляет 2 недели. У новорожденных и детей до 3 месяцев данный период растягивается на 1 месяц. Реабилитация проводится в домашних условиях при отсутствии серьезных осложнений.
Восстановление проходит быстрее при соблюдении всех рекомендация офтальмолога. Необходимо помнить, что во время реабилитации нельзя переохлаждаться и контактировать с больными людьми, так как любая болезнь лор-органов может спровоцировать повторный дакриоцистит.

Также во время восстановления необходимо делать специальный массаж, который является профилактикой нарастания рубцовой ткани или спаек.
Что запрещено в период реабилитации
Во время реабилитации практически нет строгих ограничений. Сразу после процедуры можно гулять, но делать это необходимо подальше от пыльных дорог и детских площадок с песочницами. Первые 2 суток запрещено купать ребенка в ванне. Разрешается только осторожно ополоснуть его под струей воды, без мытья головы и лица.
Категорически запрещено самостоятельно менять или подбирать медицинские препараты.
Самостоятельное использование антибиотиков может вызвать воспаление конъюнктивы глаз и бактериальное заражение. На время реабилитации необходимо отказаться от введения новых продуктов в рацион ребенка, а также временно ограничить употребление соленой и жирной пищи.
Также запрещается перегревать детей и водить их в сауну или баню, так как высокая температура может спровоцировать воспаление в прооперированных каналах.
Когда необходима повторная процедура зондирования
Бывают случаи, когда одно зондирование не помогает устранить непроходимость, повторная процедура проводится, если:
- слезотечение не восстановилось;
- в каналах происходит спаечный процесс;
- случается рецидив дакриоцистита после перенесенной болезни;
- образуется рубцовая ткань.
Процедура проводится не ранее, чем через 2 месяца после первого зондирования и ничем не отличается от него. При физиологическом уменьшении просвета протоков микрохирург может рекомендовать поставить на полгода специальные трубки, которые препятствуют сужению каналов и образованию спаек.
Уход после операции
Зондирование помогает устранить непроходимость протоков практически в 98% случаев. После процедуры необходимо придерживаться определенных правил по уходу за ребенком. К обязательным манипуляциям в период реабилитации относятся массаж и обработка глаз.
Гигиеническая обработка глаз
В течение 5-7 дней ребенку необходимо капать специальные растворы и накладывать мази. Вид средств, дозировка и длительность лечения назначаются офтальмологом.

Для обработки и дезинфекции часто назначают:
| Название | Применение | Особенности |
| Капли Вигамокс 0,05 % | В любом возрасте | Длительное использование препарата провоцирует рост патогенных нечувствительных микроорганизмов. При возникновении осложнений необходима коррекция схемы лечения. |
| Таблетки Фурацилин | В любом возрасте | Средство хорошо переносится детьми. Промывать глаза необходимо только свежеприготовленным раствором. |
| Капли Витабакс 0,05 % | В любом возрасте | Не рекомендуется использовать средство одновременно с другими средствами для глаз. Между применениями необходимо делать перерыв 20 мин. |
| Капли Левомицетин 0,25 % | С 12 месяцев | Препарат содержит хлоромицетин, который может накапливаться в печени и вызывать ее токсическое поражение. Средство не рекомендуется детям младше 1 года и людям с печеночными патологиями. |
| Мазь Флоксал | В любом возрасте | Если необходимо совместное применение с другими препаратами, мазь закладывают в последнюю очередь. |
| Капли Офлоксацин 0,3 % | С 12 месяцев | Средство хорошо переносится организмом детей, но при передозировке возможно раздражение оболочки глаз. В этом случае необходимо промыть их чистой водой. |
| Капли Тобрекс 0,3 % | В любом возрасте | Не рекомендуется использовать препарат более 10 дней, так как увеличивается невосприимчивость патогенных организмов к антибиотику. |
Массаж: техника проведения, частота
Зондирование слезного канала у новорожденных дает положительный результат только при совместном проведении массажа и лекарственной терапии.
Перед массажем необходимо:
- обрезать ногти на руках;
- тщательно вымыть руки;
- надеть стерильные перчатки;
- промыть каждый глаз раствором фурацилина.
Необходимо соблюдать осторожность, так как у детей грудного возраста слишком мягкая носовая перегородка.
Техника массажа состоит из нескольких действий:
- Нащупать у внутреннего угла глаза, ближе к переносице, край глазной кости.
- Слегка надавить пальцем на угол глаза.
- Затем совершить движение вверх к брови и вниз к носу. Движение должно повторять форму знака «запятая».
- Надавливание необходимо совершать не на хрящевую ткань носа, а только на глазное окно.
При появлении в углу гнойного содержимого, его аккуратно собирают ватными дисками или марлевыми салфетками. Также необходимо повторить 4-7 движений для каждого глаза. В течение дня массаж проводится до 4 раз. После проведения всех манипуляций в глаза закапываются необходимые препараты.
Можно ли избежать зондирования? Альтернативные методы лечения
Устранить непроходимость слезных протоков можно с помощью массажа. Но этот способ дает положительный эффект не всегда: разорвать пленку удается только в 50 % случаев. Техника лечебного массажа не отличается от послеоперационного, но надавливания должны происходить толчкообразно с большим усилием.
Также для лечения непроходимости следует выполнять массаж до 10-12 раз в день по 6-10 движений, после чего использовать антибактериальные средства.
В видео показаны ошибки при проведения массажа слезного канала, а также объяснен метод правильного выполнения:
Также можно воспользоваться средствами народной медицины:
- Компресс из мяты, календулы и шалфея: смешать по 2 ст.л. трав и залить 500 мл горячей воды, настоять в течение 3 ч. Прикладывать марлю, смоченную в отваре, необходимо каждые 2 часа на 10 мин.
- Капли в нос из сока каланхоэ: несколько листов поместить в холодильник на 2 суток, затем измельчить их и отжать сок. Развести его в соотношении 1:1 с кипяченой водой и закапать полученным раствором нос. Данное средство может вызвать чихание, что способствует физиологическому разрыву пленки. Также средство можно использовать в виде примочек.
- Отвар будры или ромашки: 1 ст.л. одной из трав залить стаканом чистой воды и проварить в течение 5 мин. Использовать отвар необходимо в виде компресса или для промывания глаз.
Зондирование глазных протоков у новорожденных проводится, если в течение 3 недель состояние не улучшается.
Помимо классической технологии существует другой вариант восстановления проходимости каналов:
- Интубирование без использования зонда Зихеля.
- Зондирование слезного канала у новорожденных является наиболее эффективным методом, но часто его заменяют процедурой интубирования. Она отличается от него использованием тонких проводников, к которым присоединены силиконовые трубки.
Их проталкивают через верхний и нижний проток в носовую полость и удаляют. Трубки остаются в полости каналов и обеспечивают движение слезной жидкости. Приспособление можно удалить только через полгода, так как вокруг него образуется новая ткань, создающая более широкие стенки каналов.
Данный метод применяется при:
- частичной непроходимости каналов;
- неудачном зондировании;
- образовании гнойного мешка в области протоков.
Среди возможных осложнений отмечают:
- слишком большое отверстие в углах глаз;
- изменение положения трубок;
- травма глазного яблока;
- конъюнктивит;
- неприятные ощущения в носовой полости.
- Устранение непроходимости с помощью баллонного приспособления.
Этот метод используется редко из-за стоимости оборудования и большой длительности манипуляций, но имеет несколько преимуществ перед классическим зондированием.
Преимущества:
- не требуется введение нескольких зондов;
- помимо разрыва пленки происходит расширение каналов;
- отсутствует риск травмирования протоков и образования спаек.
Манипуляция проводится под общим наркозом. В протоки вводят тонкие проводники с микроскопическим шаром. Он проталкивается ближе к пленке и заполняется воздухом или жидкостью. Шар расширяется и разрывает пленку. После этого его вытаскивают с помощью проводника.
Данный метод используют при повышенной чувствительности к препаратам местного обезболивания или после неудачного зондирования.
Среди осложнений встречаются:
- рецидив дакриоцистита;
- образование мнимого протока;
- аллергические реакции на анестезию.
Лечение непроходимости слезного канала необходимо проводить сразу после диагностирования патологии. Отсутствие правильной и своевременной терапии может вызвать абсцесс, который приводит к смерти. Также стоит отметить, что зондирование у новорожденных детей допустимо проводить под общим наркозом, что существенно снижает возможность появления неблагоприятных последствий.
Автор: Шалунова Анна
Оформление статьи: Е.Чайкина
Полезный видео-ролик о зондировании слезного канала у новорожденных
О причинах закупорки слезного канала и результатах успешного зондирования, можно узнать из этого видео:
Зондирование слезного канала у новорожденных и младенцев: видео
Содержание статьи
Данная процедура является достаточно безопасной операцией, но все равно стоит ознакомиться с ней поближе и узнать, чем опасно оно, ведь есть и другие способы лечения.
Проблемы со слезным каналом с рождения возникают из-за того, что пленка, которая защищала глаза малыша в утробе, не порвалась при первых его криках, поэтому жидкость начала скапливаться и образовываться нагноение.
Показания к зондированию
Достаточно нормальной вещью является то, что у новорожденных появляются некоторые проблемы с глазами. Причина это может скрываться во многих вещах, будь то аллергия, инфекция или проблемы со слезным каналом. Иногда симптомы раскрываются еще в роддоме: слезотечение, покраснение, выделение гнойных масс, закисание век. Но, чаще всего, причиной всего этого является конъюнктивит, который лечится простым промыванием и некоторыми препаратами.

Но если не это является причиной, то, скорее всего, все дело в слезном канальце ребенка. Чтобы узнать диагноз, необходимо обратиться к детскому офтальмологу, который без проблем сможет установить причину и назначить подходящее лечение. Как правило, назначается зондирование слезного канала у новорожденных.
Проверка на проблемы со слезным каналом проводится следующим образом. Врач закапывает в глаз малыша безвредный раствор, окрашенный в заметный цвет, после этого в нос засовывают ватный тампон. Если никаких проблем нет, то тампон окрасится в цвет раствора, в противном случае имеется закупорка, так что придется лечить зондированием.
к содержанию ↑Видео: Непроходимость слезного канала
Азнаурян Игорь Эрикович, д.м.н., детский глазной хирург, детский офтальмолог, руководитель специализированной системы детских глазных клиник.
к содержанию ↑Риски
На деле, процедура достаточно безопасна, ведь все проводится под анестезией, достаточно лишь будет заняться уходом за ребенком после операции, то есть не забывать про массажи, капать антибактериальными препаратами и следить за состоянием глаз. Родители также могут и выбрать себе лечащего врача опытнее, чтобы он точно не допустил осечку.
Если же ребенок простудится в ближайшее время после операции, то нагноение повторится, в противном случае рецидивов практически не наблюдается. Поэтому зондирование глаза у новорожденных и считается самым эффективным, быстродействующим и безопасным способом.
к содержанию ↑Проведение процедуры
Некоторые не знают, как делают зондирование слезного канала у новорожденных, поэтому стоит рассказать об это подробнее. Итак, начало всей процедуры начинается с похода к отоларингологу, который даст точный диагноз, ведь подобные симптомы могут наблюдаться и при других болезнях. Лечащий врач советует попытаться избавиться от проблемы подручными способами, этим является массаж, если он сработает, то желатиновая пробка пробьется сама, и никакой операции делать не придется.
Но если операция все-таки намечается, то перед зондированием сдается кровь, чтобы определить ее свертываемость, все проходит под анестезией. Процедурой занимается врач, который надевает перчатки и берет инструменты. Головку фиксируют в одном положении, чтобы ничего не случилось во время введения зонда. Теперь настало время для раскрытия глаза и закапывания обезболивающего. Далее, инструментом прокалывают пленку и промывают антисептиком. Это действие займет не более пяти минут. Вот как проводят эту операцию.
к содержанию ↑Видео: Зондирование носослезного канала
Баласанян Виктория Олеговна, к.м.н., заместитель руководителя специализированной системы детских глазных клиник.
к содержанию ↑Последствия зондирования
После процедуры малыш может отправляться домой с родителями, которые должны наблюдать за состоянием глаз малыша на протяжении двух месяцев. Дело в том, что иногда зондирование глаза не помогает из-за недостаточной глубины или неправильного диагноза, но это случается очень редко. Но если все-таки ситуация обернулась так, что придется снова обращаться к врачу, который либо назначит повторное зондирование, либо другой способ решения проблемы.После зондирования, если операция прошла успешно, то через несколько часов уже будет заметен результат, ведь глаз перестанет проявлять признаки болезни. Но чтобы никаких инфекций не попало в глаз, то необходимо закапывать некоторое время антибактериальные аппараты. Если вы не хотите, чтобы возникли какие-то повторные проблемы, то занимайтесь и массажем, дабы избавиться ото всех перегородок.
к содержанию ↑Альтернатива зондированию
Как и говорилось выше, врачи порой советуют до операции заниматься массажем глаз у младенца, ведь иногда этот способ работает и позволяет отказаться от вмешательства. Цель – попытаться прорвать ту пленку, которая будет удалена с помощью зонда.
Как же проводится массаж:
- из слезного мешка аккуратно выдавливается скопившаяся влага;
- в глаз закапывается разогретый теплый фурацилиновый раствор;
- ватным тампоном удаляется гной;
- после этого можно приступать к самому массажу;
- как массаж закончен, в глаз закапывается дезинфицирующий раствор.
Эту процедуру можно проводить до пяти раз в сутки, сам массаж заключается в легких толкательных движениях. Во время консультации у врача по поводу решения проблем, попробуйте осведомиться о том, как проводится массаж, ведь именно специалист сможет точно вам рассказать и показать эту процедуру. Процедуру проводят только в те моменты, когда ребенок плачет, ведь шанс разорвать пленку повышается. Каждое движение необходимо просчитывать и делать максимально аккуратно и осторожно, чтобы не навредить малышу.
к содержанию ↑Видео: Зондирование носослезного канала
Очень важное замечание заключается в том, что чем раньше вы проведете операцию, тем менее болезненной она будет для ребенка, ведь во время роста организма, усиливается и та сама пленка, которая мешает вытекать слезам. Так что если вы заметили эту проблему у ребенка, то сразу же идите к специалисту, который назначит лечение и расскажет обо всех аспектах, старайтесь узнать у врача как можно больше информации.
Тщательно наблюдайте за малышом, чтобы до операции гной не перетек в другой глаз или ухо. Так что на вопрос «Как избежать осложнений?» все просто: чем раньше будет проведено зондирование, тем лучше.
После операции назначается массаж, который нацелен на удаление оставшихся стенок перепонки.
Как делать массаж для открытия слезных каналов при дакриоцистите новорожденному
Слеза – важный элемент прочищения и предотвращения высыхания глазного яблока. Во внутреннем уголке века собирается водичка и стекает в нос. У младенцев может случиться закупорка слезного канала, это вызывает нагноение глазика и непроходимость капель жидкости. При таком диагнозе могут проводиться массаж слезного канала у новорожденных, медикаментозная терапия, зондирование или лазерная операция.
Обработка глаз у новорожденного
Причины появления дакриоцистита
У грудного ребенка слезная полость недоразвита. Увеличение канала в длину происходит по мере роста малыша. До момента рождения переход от глазика к носику у грудничка прикрыт маленькой пленочкой, она не позволяет внутриутробным водам попадать в дыхательные пути. В момент прохождения через родовые пути пленка разрывается, происходит открытие прохода для стекания слезы в носоглотку.
Важно! По статистическим данным, у 40% детей проход открывается в течение суток после появления на свет, у 8% – слеза застаивается на одном глазу, в у 1% – пленочка не исчезает на обоих глазах.
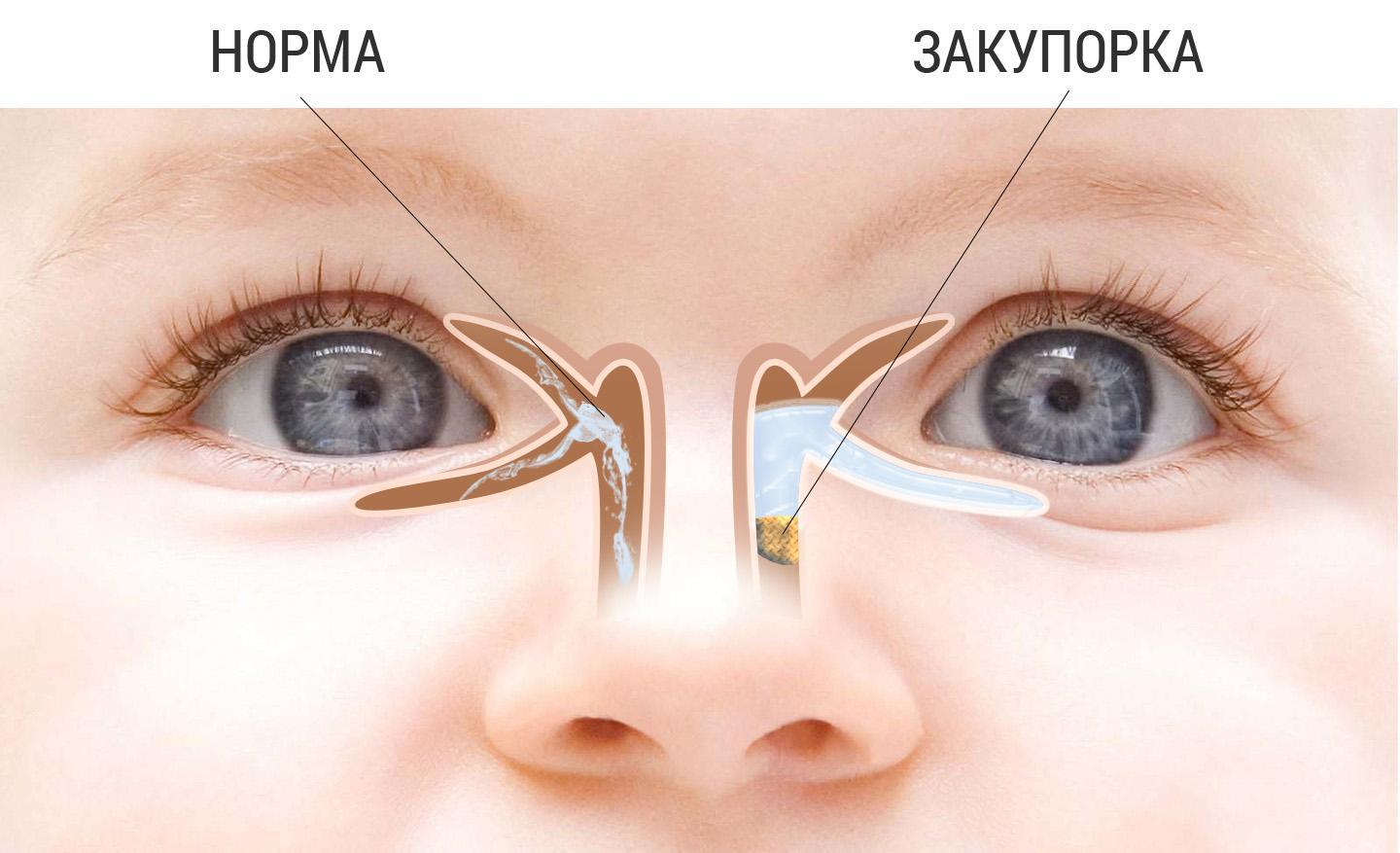
Норма и закупорка в слезном канале
До рождения вместо тонкой мембраны может образовываться толстая пленочка, она состоит из специального секрета и ненужных клеток. Разорваться пленка не может, канал достаточно сложно пробить. Поскольку слезная полость у новорожденного всего 8 мм, риск бактериального заражения глазного мешка велик.
Дакриоцистит проявляется в инфицировании слезного канала. Патология не передается по наследству и не зависит от пола младенца. Как правило, лечение изначально проводится в домашних условиях. В некоторых случаях сразу требуется хирургическое вмешательство:
- полость отсутствует;
- нарушено строение слезного мешка;
- дефекты носа: врожденное сужение, искривление;
- родовые травмы носоглотки.
Признаки закупорки слезных каналов
По истечению суток после рождения проявляется закупорка носослезного канала, в редких случаях дакриоцистит заметен позже.
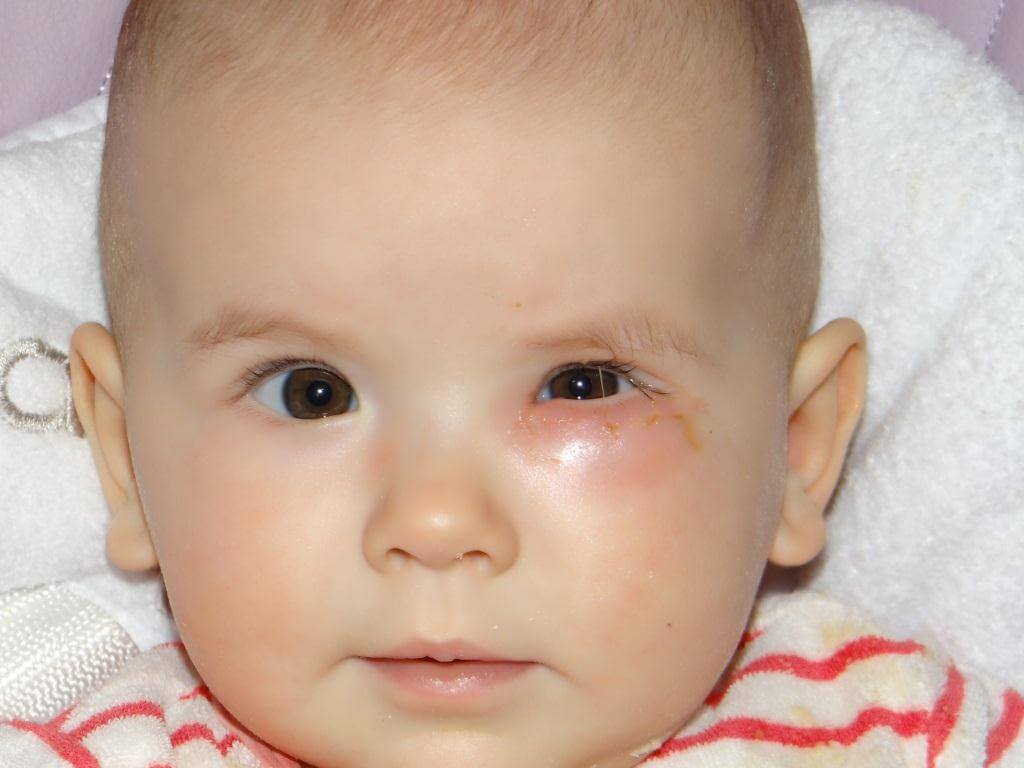
Дакриоцистит у грудничка
Признаки закупорки:
- глазное яблоко краснеет;
- слезотечение и застой слезы;
- отек глаза;
- зеленое или белое гноение глазного мешка;
- после сна у малыша слипаются реснички.
Обратите внимание! Новорожденные детки плачут без слез. Если на щечках видны капли при крике крохи, следует рассказать об этом врачу.
Особенности:
- слезотечение то появляется, то исчезает;
- покраснение, конъюнктивит встречаются не всегда, обычно проявляются после инфицирования;
- чем сложнее состояние, чем сильнее отек.
При правильной и своевременной терапии симптомов может вовсе не быть. Гной свидетельствует о начале дакриоцистита и конъюнктивита. При надавливании на слезный мешок, в момент плача малыша и при долгом крике количество выделений увеличивается.
Признаки дакриоцистита:
- выделение гноя;
- гиперемия у внутреннего угла века;
- слезотечение;
- конъюнктивиты.
Обратите внимание! Если лечение будет отсутствовать, то бактерии размножаются очень быстро и растягивают слезной мешок. Эта проблема будет мешать крохе, постоянно увеличиваясь в размерах. В особо тяжелых случаях при осложнении дакриоцистита наступает флегмона или свищ.
Влияние массажа на носослезные каналы
Какой метод самый консервативный и щадящий при дакриоцистите у грудничка – массаж. После осмотра малыша офтальмолог выясняет тяжесть заболевания, какой метод воздействия следует применить, и сколько времени может занять терапия.
Массаж при дакриоцистите новорожденных – хороший способ, позволяющий предотвратить хронизацию процесса. При массировании железы закупорка канала устраняется, и жидкость легко выходит.
Польза массажа:
- восстанавливается функция слезного канала;
- снимается и блокируется воспалительный процесс;
- происходит санация выведения слезы;
- локально ускоряется кровообращение;
- снимается отек;
- регулируются отток лимфы и водно-электролитный баланс;
- воздействие на нервные окончания создает успокоительный и расслабляющий эффект.
Важно! С помощью массажа можно быстро нормализовать кислородный обмен, происходит прорыв слезной пробки.
Как проводится массаж
Массаж глазного канала у новорожденного Евгений Комаровский считает самым щадящим и действенным способом лечения для детей до одного года. Доктор считает, что его вполне хватает.
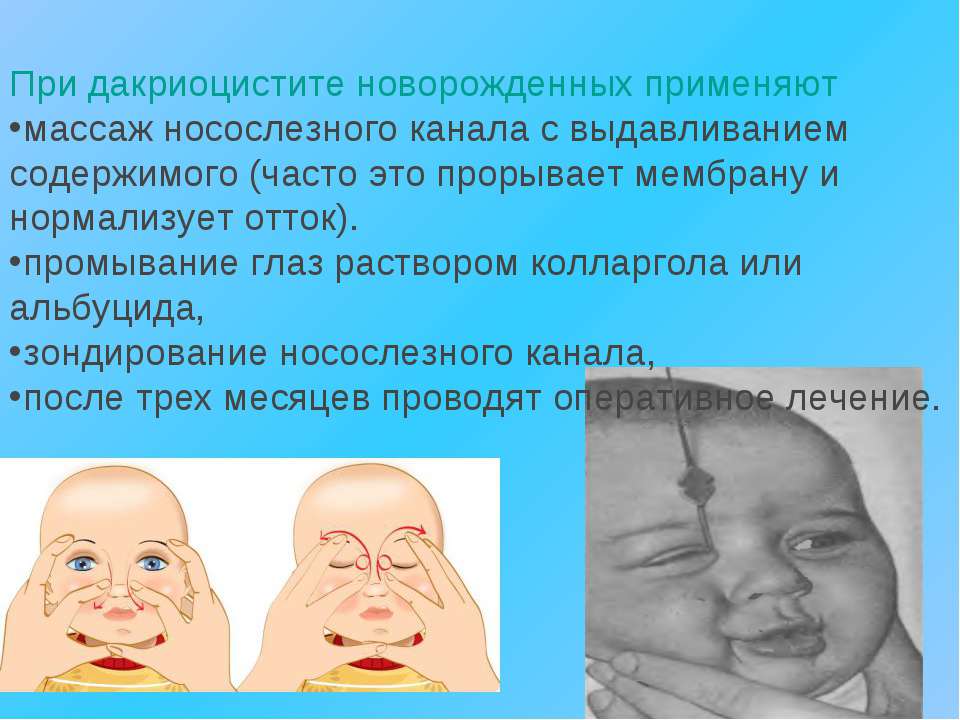
Как проводить массаж
Показаниями к массажу слезного канала у грудничков выступают:
- отеки нижнего века ближе к переносице;
- в области глаз появляются гной и слизь;
- долгое слезотечение;
- появление желатинозной пробки, которая затрудняет отток жидкости.
Рекомендации и условия проведения
При проведении массажа носослезного канала у новорожденных необходимо соблюдать следующие условия:
- Массировать следует мягко, без сильного нажима. Костный скелет на носике новорожденного еще не сформирован, пазухи состоят из хрящей.
- Необходимо постоянно следить за состоянием младенца.
- Вытекающий гной не должен попасть во второй глаз или ушко.
- Перед массажем глаза у новорожденного проверяется сила надавливания пальца.
- Чем старше малыш, тем болезненнее процедура.
- В случае, если через 2 недели симптомы дакриоцистита не исчезли, необходимо снова обратиться к офтальмологу.
- Иногда требуется дополнительная антибиотикотерапия.
Подготовка
Особой подготовки не требуется. Перед процедурой малышу не нужно вводить никаких обезболивающих препаратов. Медицинского оборудования также не потребуется.
Манипуляция производится на приеме у окулиста. Изначально он показывает, как правильно делать массаж у новорожденных при дакриоцистите.
Дома мама перед процедурой должна коротко остричь ногти и хорошенько вымыть руки с антибактериальным мылом или средством. Затем руки нужно согреть. На пальцы наносят крем или масло – так проще проводить манипуляцию.
Самыми популярными маслами считают:
- вазелиновое;
- облепиховое;
- календулы.

Масло вазелиновое
Необходимо подготовить антисептическое средство (хорошо зарекомендовал себя раствор Фурацилина), крепко заваренный чай или ромашковый отвар, ватный диск или косметический спонж.
Перед началом массажа глазки малыша промываются:
- Взять тампон и обмакнуть в антисептике;
- Провести им мягким движением от наружного угла к переносице;
- Для каждого глаза – отдельный спонж.
Техника
В домашних условиях проводить массаж можно только после обучения у специалиста. Все тонкости в технике проведения оговаривает и показывает офтальмолог. В схеме нет ничего сложного. Главное – все рекомендации окулиста должны быть соблюдены.
Пошаговая инструкция:
- Вымыть руки мылом.
- Палец смазывается кремом или маслом, много наносить не стоит – это может вызвать раздражение.
- Манипуляция проводится мизинцем, указательным или средним пальцем.
- Найти слезный канал – располагается между внутренним углом века и бровью. Палец необходимо поставить выше внутреннего уголка.
- Легонько надавливая от угла глаза по направлению к крылу носика, делать скользящие движения. Всего 10 повторений.
- Движения должна быть направлены на то, чтобы разорвать мембрану и прорвать пробку.
- Массирование завершается спиралевидными движениями в обратную сторону. Пальцы рисуют спираль и одновременно легонько надавливают на кожу.
- Кроху укладывают на бок и повторяют пункты с 5-го по 7-й.
- Повторять манипуляцию можно 5-7 раз в сутки.
Обратите внимание! В процессе процедуры выделяются слезы, гной. Их стоит убирать чистыми ватными дисками или спонжем.
Нельзя касаться слизистой оболочки и оказывать дополнительного давления. Завершить процедуру следует закапыванием специальных капель (обычно это Альбуцид).
Обратите внимание! Эффект массажа усиливается за счет гимнастики для глаз. После проведения манипуляции в помещении не должно быть слишком яркого освещения.
Когда проведенные мероприятия не помогают, специалисты рекомендуют провести зондирование или операцию.
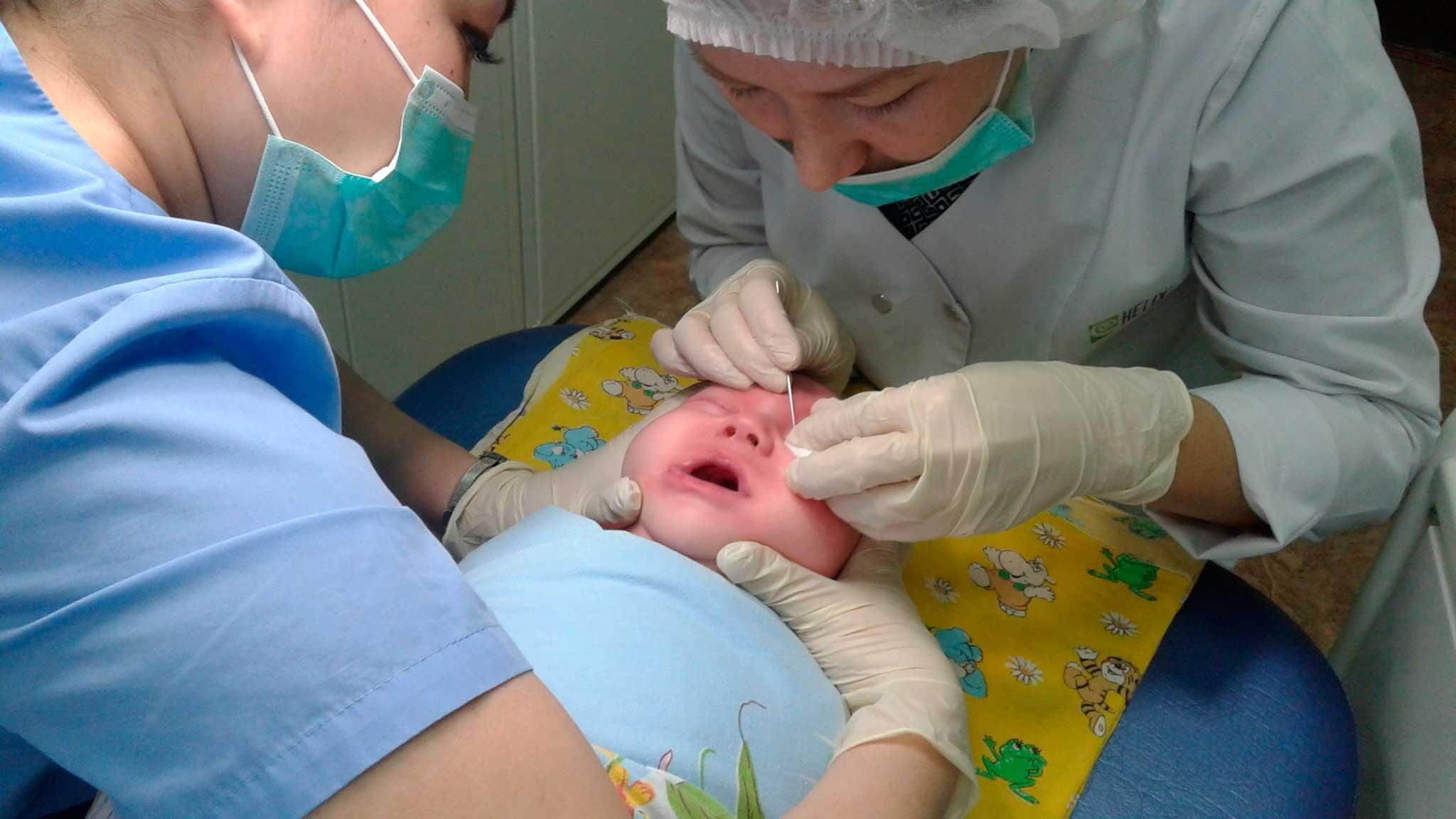
Зондирование носослезного канала
Ограничения
На зрительные органы нельзя воздействовать, если у ребенка началось гнойное воспаление, а слезные мешки закупорились. Такая патология возникает только в случае запущенной стадии дакриоцистита или при неправильной схеме лечения. Массаж начинают делать спустя 2 недели после рождения малыша.
У многих деток желатинозная пробка рассасывается самостоятельно, а воспалительный процесс проходит. Если улучшений на 14-й день не наблюдается, то прописываются лекарства, и назначается массаж.
Какие еще противопоказания:
- лихорадка;
- высокое внутричерепное или внутриглазное давление;
- грипп;
- абсцесс;
- флегмона;
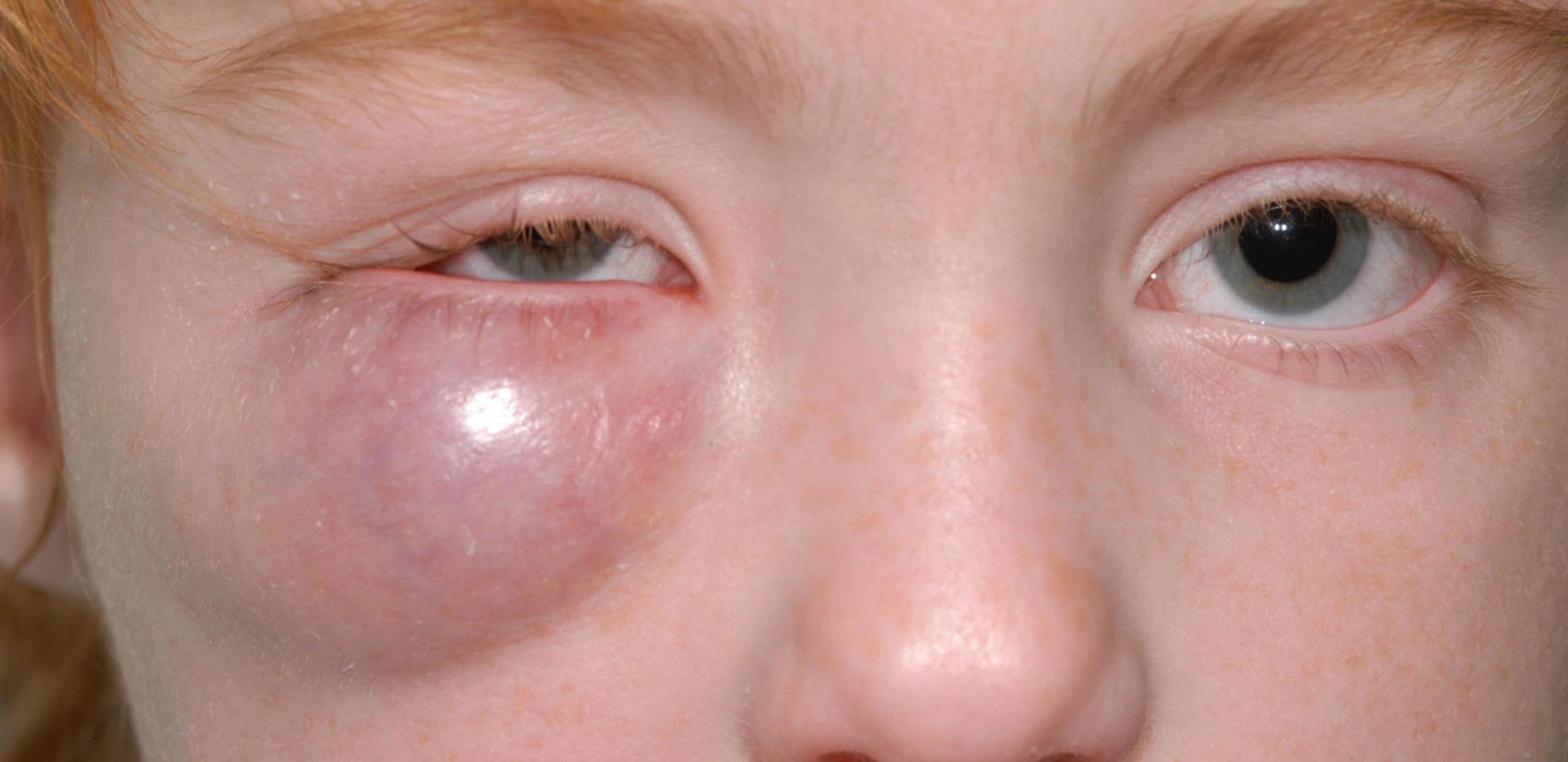
Флегмона глазницы
- водянка;
- конъюнктивит;
- врожденное косоглазие.
Профилактика
Как таковых профилактических мер для того, чтобы избежать развития дакриоцистита, нет. Заболевание предотвращается регулярным массажем глазной области – процедура откроет забитые слезные протоки. У многих детей они открываются к одному году, что помогает предотвратить сильный разрыв и инфицирование.
После проведения массажа необходимо регулярно посещать офтальмолога и отоларинголога. Нельзя допускать травм у малыша, которые могут задеть веки и лицевой скелет. Любые возникающие ЛОР-заболевания стоит тщательным образом лечить, не допуская осложнений.
Обратите внимание! Если лечение запустить, то это чревато возникновением флегмоны, тромбофлебитом орбитальных вен, тромбозом кавернозного синуса и даже воспалением мозговых оболочек.
Рекомендации Комаровского
Евгений Олегович советует не заниматься самолечением: ни в коем случае не капать в глаза малышу средства с антибиотиками. Все препараты и лечение подбирает лечащий врач.
Если антибиотикотерапия необходима, то следует предварительно сдать анализ на бактериальный посев. Так можно будет подобрать средство, действующее против бактерий конкретного вида. Частоту закапывания регулирует врач.
Если сильных нагноений нет, доктор рекомендует начинать с теплых компрессов на веки новорожденного. Результативность процедуры, как указывает врач, будет намного выше.
Обратите внимание! Медицинский бинт и вата не должны применяться при массаже – в них много мелких ворсинок, которые могут попасть в глаза и усилить раздражение и воспаление. Для проведения процедуры годны только ватные тампоны или спонжи.
При своевременном лечении забитого слезного канала, если еще не смогло открыться гноение, прогноз всегда положительный. Изначально следует делать компрессы на глазки, прибегать к консервативным методам терапии. Зрительный эффект будет очевиден уже спустя 2 месяца. Если его не наблюдается, то применению подлежат бужирование или хирургическое вмешательство.
Видео
Зондирование глаза у новорожденного операция видео. Зондирование слезного канала у новорожденных — особенности проведения операции и осложнения
Когда ребенок находится внутриутробно, то большее количество времени его глазки закрыты. Строение глаза таково, что у внутреннего угла находятся слезные канальцы и слезной мешок, где собираются слезы и любой секрет. Этот мешок открывается в носовую полость, куда стекает излишек слез или жидкости. У ребенка, когда он находится у мамы в животике, этот канал может быть закрыт слизистой пробкой, которая после рождения должна отходить. Но бывает, что она не полностью отходит или остается на том же месте. Это приводит к тому, что слезы не могут спокойно отекать из слизистого мешка и застаиваются там, что вызывает воспаление. Такой процесс имеет название дакриоцистит.
Симптомы дакриоцистита мама может увидеть сразу, когда ребенок поплачет. Это чаще односторонний процесс, поэтому изменения происходят на одном глазике. При этом внутреннее веко глаза напухает и постоянно слезится. После сна там может образовываться пробка, которая даже затрудняет нормальное открытие глаза. Если процесс длительный, то выделения из глаза могут иметь гнойный характер и зеленый цвет. Может подниматься температура тела, как реакция на такое местное воспаление.
В любом случае, для подтверждения диагноза нужна консультация окулиста.
Лечение проводят сначала консервативными методами. Начальная терапия – это массаж века, что улучшает отток секрета и может пробить пробку. Если процесс гнойный, то массаж не показан, так как будет распространение инфекции. В таком случае могут начинать лечение с антибиотиков и инвазивных вмешательств.
Массаж при дакриоцистите делает мама по инструкции доктора. Такое лечение можно использовать от двух до четырех недель. Как правило, это весьма эффективно и достаточно для того, чтобы все прошло. Но если такое лечение неэффективно, то проводят зондирование слезного канала, таким образом пробивая эту слизистую пробку.
Показания к проведению такой процедуры – это дакриоцистит, который не лечится массажем. Если случай запущен, то иногда проводят зондирование сразу после установления диагноза.
Зондирование слезного канала у новорожденных – это офтальмологическая операция, ликвидирующая желатинозную пленку, которая не пропускает выступающие слезы в носовую полость. Обычно слезный канал открывается самостоятельно с первым вдохом и криком малыша при рождении. Но у 5% деток обнаруживается патология.
Выделение слез необходимо, чтобы обеспечивать влажность глазного яблока, предохранение от попадания грязи на роговицу, что может существенно повлиять на остроту зрения.
При развитии ребенка внутриутробно глаза защищены пленочной пробкой, предохраняющей слезный канал от попадания околоплодной жидкости. Если во время рождения пленка не лопнула, в слезном мешочке начинает собираться жидкость, служащая подходящей средой для развития всевозможных бактерий и грибков. Также перекрыть слезный канал может искривленная носовая перегородка при врожденной аномалии.
Если недостаток замечен в роддоме, операция назначается в возрасте до 6 месяцев. Ранняя ликвидация патологии обеспечивает положительный эффект в 85 — 95% случаев. После года пленка постепенно твердеет, что осложняет лечение. У детей старшего возраста чаще случается рецидив, требующий повторного оперативного вмешательства.
Предварительно проводится полная диагностика, чтобы исключить заболевания с похожими симптомами.
Признаки патологии слезного канальца:
- наличие припухлости в уголке глаза со стороны переносицы;
- слезотечение в то время, когда младенец не плачет;
- гнойные или слизистые выделения из одного или обоих глаз;
- слезки выступают, но не текут по щекам;
- после сна часто слипаются ресницы.
Иногда симптомы врач пут
Промывание слезного канала у новорожденного — Здоровое око
В первые месяцы жизни малыша молодые родители могут столкнуться с неприятным воспалением слезного мешочка, для которого характерна специфическая симптоматика. Такой недуг называется дакриоцистит и встречается у 5% младенцев, развиваясь вследствие непроходимости слезных каналов. Для того чтобы понять суть проблемы, нужно знать механизм образования слез и функционирования слезных каналов.
От чего возникает непроходимость слезного канала
В верхней части глаз существует маленькое углубление для слезной железы. Слезы, которые в ней вырабатываются, через тонкие протоки текут в особый мешочек, а из которого по узким каналам поступают в носовой проход. Такие мешочки можно почувствовать пальцами, они находятся возле уголков глаз с внутренней стороны. Для того чтобы в мешочек не попадали болезнетворные микроорганизмы из носовой полости, существуют особые складочки в слезном канале.
Сложная защитная система не полностью развита у грудничков, а длина слезного канала намного короче, чем у взрослых людей, поэтому есть опасность проникновения бактерий. До рождения малыша слезный канал защищает специальная перепонка, не позволяя амниотической жидкости попадать внутрь.
В норме эта желатиновая перепонка разрывается после появления малыша на свет от напряжения во время первых криков, но если пленочка не разрывается, в слезном мешочке собирается жидкость.
| Если в эту полость попадает инфекция, начинается воспаление и у младенца диагностируют дакриоцистит. |
Выяснить причины появления недуга может только опытный врач, потому что дакриоцистит бывает врожденным, хроническим или имеет острую форму протекания болезни.
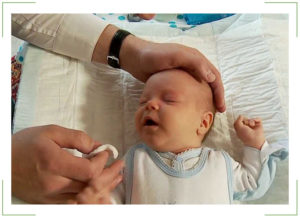
Чаще всего причиной появления симптомов становится сохранившаяся после рождения малыша эмбриональная пленочка, но существуют и другие причины развития недуга:
- Нередко начало болезни вызывают анатомические особенности и отклонения в форме слезного канала. Если проход слишком узкий, может произойти закупорка пространства, которое не справляется со своей функцией вывода жидкости.
- Появление дакриоцистита может быть вызвано врожденными аномалиями носовой полости, при которых возникает непроходимость канала из-за скопления в нем слизи и клеток эпителия. Патологии строения провоцируют концентрацию жидкости, а в такой благоприятной для бактерий среде происходит их быстрое размножение, вызывая острую реакцию со стороны организма.
- К приобретенным причинам развития недуга относится инфицирование глаз ребенка во время родов, полученные травмы, аллергические реакции организма и перенесенные простудные заболевания.
При появлении первых симптомов ребенка следует показать специалисту. Если не выяснить причину болезни и вовремя не предпринять необходимых мер, процесс будет продолжать свое развитие, а это может вызвать высокую температуру и флегмону. Обострение процесса неизбежно приведет к необходимости прокола и прочистки слезного канала у младенца.

Симптомы воспаления слёзного мешка у новорождённого
| Симптоматика дакриоцистита почти не отличается от проявлений конъюнктивита, поэтому часто назначаются медикаменты для лечения этого заболевания. Если после проведенного лечения не замечаются положительные результаты, врач назначает более тщательное обследование малыша. |
Чаще всего мамы жалуются на такие симптомы у своих детей:
- Глазки слезятся не только тогда, когда он плачет, но и в спокойном состоянии, процесс усугубляется в случае заражения ОРВИ
- Появляется застой слезной жидкости и образуется припухлость в районе слезного мешочка (внутренний уголок глаза)
- После пробуждения ребенка его реснички остаются слипшимися от засохших выделений
- Заметен гной или он появляется при осторожном надавливании в зоне слезных точек
- Отмечаются отеки и небольшие покраснения в уголках глаз
Мама может заметить только один или сразу несколько симптомов у младенца, болезнь способна затронуть один или оба глаза, хотя чаще такой процесс бывает односторонним.
 Вернуться к оглавлению
Вернуться к оглавлению
Показания для зондирования
Большинство молодых мам сильно переживают в связи с предстоящим бужированием и необходимостью прочищать слезный канал у ребенка. На самом деле, такие опасения беспочвенны, в редких случаях отмечаются негативные последствия после врачебного вмешательства, и чаще всего они наступают в результате отсутствия необходимого лечения.
| В любом случае только врач должен решать, что делать в конкретной ситуации, нужно ли прочищать слезный канал или будет достаточно назначить противовоспалительные медикаменты и массаж. |
Показаниями для оперативного вмешательства являются такие обстоятельства:
- Нет положительного результата после проведения курса массажа и применения медикаментов
- У ребенка не прекращается постоянное слезотечение
- Процесс постепенно переходит в хроническую форму, отмечается сильное воспаление слезного мешка
- Обнаружены небольшие аномалии строения носовой полости и слезных каналов (при значительных отклонениях носовой перегородки и лицевого скелета выполняются другие операции, обычно их проводят после достижения ребенком 6 лет)
- Возраст младенца до 1 года (в этом случае прочистка канала у 95% грудничков проходит без осложнений)
Родители должны понимать, что не всегда помогает консервативное лечение и массажные процедуры. Раннее проведение бужирования намного легче переносится ребенком, реабилитационный период в этом случае короче, а полное выздоровление младенца наступает быстрее.
Противопоказания к проведению зондирования
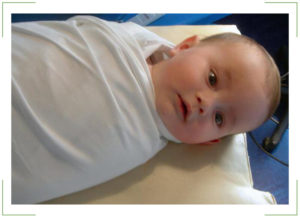
Нужно обратить внимание на противопоказания к бужированию, о которых маме должен рассказать врач. Оперативное вмешательство не разрешается:
- При патологиях костных тканей лица
- Во время острого течения заболеваний ЛОР-органов
- При заражении грудничка респираторными инфекциями
- В тех случаях, когда возраст ребенка не подходит для проведения зондирования и получения хороших результатов
Взвесив все «за» и «против», специалист примет решение об оптимальном лечении для малыша и принятии необходимых мер для устранения дакриоцистита
Подготовка ребенка к зондированию
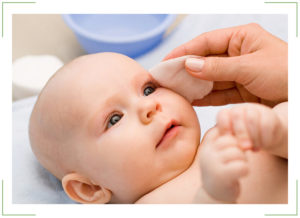
Перед тем как проводить операцию и прочищать канал, врач должен убедиться в том, что симптомы не возникли в результате попадания в организм младенца вирусов или бактерий. Если диагноз «дакриоцистит» установлен, специалист назначает обследование ребенка, во время которого:
- У грудничка берут кровь для проведения анализа на скорость свертываемости
- Проводится бактериологический посев для исследования жидкости в слезном мешочке
- Назначается биомикроскопия заболевшего глаза
- Берут пробу для проверки проходимости канала. При этом в глазик малыша капают специальную цветную жидкость, которая в норме должна беспрепятственно проникать в носовую полость. Врач аккуратно изучает носовой проход с помощью ватной палочки, на которой должны обнаружиться цветные следы. Если вата остается неокрашенной, проходимость нарушена и требует восстановления с помощью оперативного вмешательства.
Когда решение о проведении зондирования принято, врач дает маме рекомендации, от соблюдения которых зависит успешность лечения. В течение нескольких дней необходимо соблюдать определенный режим питания, а за 3 часа до проведения зондирования малыш не должен кушать (таким образом предотвращается срыгивание пищи у грудного ребенка).
| Во время операции будут использоваться медицинские препараты, поэтому в этот период нельзя применять лекарства, которые несовместимы с необходимыми для процедуры медикаментами. |
Мама должна подготовить пеленку, в которую можно завернуть младенца и ограничить движения его ручек во время медицинских манипуляций.
 Чаще всего бужирование проводится в амбулатории, но иногда приходится обратиться в стационар. Во время восстановительного периода за ребенком будет вести наблюдение окулист и терапевт.
Чаще всего бужирование проводится в амбулатории, но иногда приходится обратиться в стационар. Во время восстановительного периода за ребенком будет вести наблюдение окулист и терапевт.
Вернуться к оглавлению
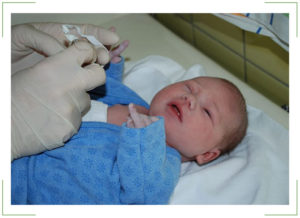
Техника проведения зондирования слезного канала у новорожденных
Для того чтобы чувствовать себя спокойно во время проведения операции, родители могут посмотреть видео, раскрывающее эту тематику, и получить у врача полную информацию о том, как промывают слезный канал у новорожденных.
| Несложная операция занимает несколько минут и выполняется с использованием капель для местной анестезии. |
Промывание происходит в стерильных условиях и после завершения процедуры малыша с родителями отпускают домой.
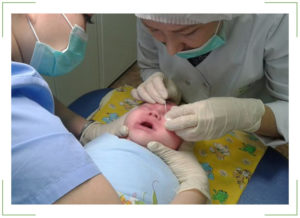
Зондирование включает несколько этапов, позволяющих восстановить утраченную проходимость канала для отвода слезной жидкости:
- Малыша заворачивают в пеленку и фиксируют ручки, чтобы во время манипуляций он не мешал
- В глазик капают «Алкаин», оказывающий обезболивающее действие
- Врач аккуратно вводит в канал медицинский инструмент (зонд Зихеля) и с его помощью раскрывает пространство
- После этого вводится тонкий стержень (зонд Боумена), который проталкивает образовавшуюся пробку и прочищает канал
- Глазик освобождается от скопившейся жидкости и гноя, а затем выполняется его промывание дезинфицирующим раствором
В большинстве случаев зондирование проходит успешно. Если со временем обнаруживается, что канал плохо функционирует, специалист может назначить повторное бужирование, втечение которого ребенку введут в слезный канал особые трубочки из силикона и оставят их там на несколько месяцев.
| С помощью такой манипуляции слезный канал значительно расширяется, затем трубочки удаляют. |
После процедуры
После проведения процедуры врач дает маме рекомендации, которых необходимо придерживаться для скорейшего выздоровления малыша и отсутствия осложнений. Обычно восстановление происходит очень быстро. Родители не должны избегать привычного образа жизни, они могут гулять с малышом, купать его в детской ванночке.
| Единственная предосторожность – это поддержание чистоты и тщательная уборка в доме для предотвращения инфицирования. |
Что еще нужно знать родителям в этот период:
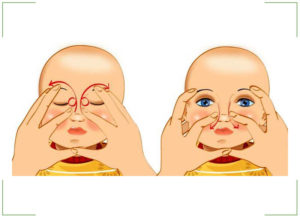
Массаж
После оперативного вмешательства врач назначает антибиотик в форме капель и курс массажа. Мама должна ответственно отнестись к его проведению, чтобы предотвратить повторное образование пленки в слезном канале.
| Врач должен показать маме, как правильно выполнять массажные движения, и дать советы, касающиеся интенсивности и частоты проведения. |
Осложнения и восстановление после зондирования
В 90% случаев бужирование проходит без осложнений, но иногда могут наблюдаться такие явления:
- Тошнота и рвота у малыша
- Заложенность носика и трудности с дыханием
- Продолжительное слезотечение, не прекращающееся в течение 10-15 дней
- Кровотечение из носа, которое может наблюдаться на протяжении недели после операции
Если родители замечают такие симптомы у своего малыша после промывания слезного канала, его нужно показать специалисту. Необходимо немедленно обращаться за консультацией, если у малыша поднялась температура тела, замечено кровотечение из слезного канала, покраснение слизистой оболочки и симптомы конъюнктивита.
Риски и прогнозы
В том случае, когда опытный врач аккуратно выполняет зондирование слезного канала у новорожденных, последствия и риски минимальны. Все манипуляции проводятся при помощи стерильных инструментов, канал тщательно промывается специальной жидкостью для дезинфекции.
Если родители соблюдают рекомендации специалиста и проводят массаж, не должно произойти повторного образования спаек в прочищенном канале.
| Родителям необходимо ответственно отнестись к выбору специалиста для проведения зондирования и соблюдению советов врача. В период восстановления ребенка нужно следить за его здоровьем, беречь малыша от простудных заболеваний. |
Наиболее благоприятный прогноз ожидает детей в возрасте до 6-8 месяцев. После этого тонкая пленка, закрывающая слезный проход, затвердевает и ее намного сложнее пробить зондом. Если вы рано обнаружили непроходимость канала для оттока слез, не стоит медлить с проведением бужирования.
Когда может понадобиться повторное вмешательство хирурга?
Повторное оперативное вмешательство может проводиться в том случае, если после бужирования слезный канал функционирует плохо или образовалась спайка внутри протока. Если произошел рецидив, врач рекомендует поставить ребенку силиконовые трубочки, расширяющие протоки.
О них мы уже упоминали ранее. Деткам в возрасте старше одного года операция проводится с назначением общего наркоза. Помните: чем старше ребенок, тем чаще возникает необходимость в повторной операции.
Вернуться к оглавлению
Можно ли избежать зондирования?
Решение о проведении бужирования принимается в том случае, если не помогло медикаментозное лечение и проведение курса массажа. В большинстве случаев лечебный массаж дает хороший эффект и, таким образом, получается избавиться от пленки, закрывающей слезный проход.
| Если все мероприятия оказываются неэффективными, необходимо провести бужирование как можно раньше. Таким образом предотвращаются осложнения, которые могут нести большую опасность для здоровья малыша, чем сама операция по прочищению слезного канала. |
Осложнения дакриоцистита при несвоевременном лечении
Если родители не уделяют должного внимания лечению дакриоцистита, пытаются лечить малыша самостоятельно или начинают терапию слишком поздно, возможно развитие опасных для жизни ребенка осложнений. При дакриоцистите воспалительный процесс происходит совсем недалеко от головного мозга, а это представляет большую опасность в случае возникновения абсцесса.
Может образоваться флегмона или язва роговицы глаза, развиться менингит или сепсис. Болезнь способна приобрести хроническую форму, лечить которую будет намного сложнее.
Какие выводы должны сделать родители
Родителям необходимо понимать, что риски и последствия, связанные с несвоевременным лечением или его отсутствием, намного опаснее осложнений, которые возникают иногда после операции. Маме малыша нужно выбрать квалифицированного врача для проведения бужирования, выполнить прочистку как можно раньше и прислушиваться к советам терапевта и офтальмолога втечение восстановления ребенка.
| Внимание и своевременная терапия гарантирует отличный результат и быстрое выздоровление вашего малыша! |
Непроходимость слезного канала (дакриоцистит) — запись пользователя Пичуга (Pichuga) в сообществе Здоровье новорожденных в категории Болезни глаз
В первые дни после рождения у детей нередко появляется гнойное отделяемое из глаз. Одной из причин гнойного отделяемого может быть дакриоцистит новорожденных - воспаление слезного мешка.
Почему развивается это заболевание?
Обычно у всех людей слеза из глаза по слезоотводящим путям идет в носовой ход. К слезоотводящим путям относят: слезные точки (верхняя и нижняя), слезные канальцы (верхний и нижний), слезный мешок и слезно-носовой канал, который открывается
под нижней носовой раковиной (здесь слезная жидкость испаряется благодаря движению воздуха при дыхании), это 1,5 – 2,0 см от наружного носового отверстия. Сзади полость носа сообщается с верхним отделом глотки (носоглоткой). В период внутриутробной жизни у ребенка в слезно-носовом протоке имеется желатинозная пробка или пленка, которая защищает его от околоплодных вод. В момент рождения при первом вдохе и крике новорожденного пленка прорывается, и создается проходимость канала. Если этого не происходит, то слеза застаивается в слезном мешочке, присоединяется инфекция, развивается острый или хронический дакриоцистит.
Первыми признаками дакриоцистита, которые выявляются уже в первые недели жизни, являются наличие слизисто-гнойного отделяемого из конъюнктивального мешка одного или обоих глаз, слезостояние, слезотечение (редко) в сочетании со слабо выраженным покраснением конъюнктивы. Этот процесс часто принимают за конъюнктивит.
Основным признаком дакриоцистита является выделение слизисто-гнойного содержимого через слезные точки при надавливании на область слезного мешка. Иногда этот симптом не выявляется, что может быть связано с предшествующей медикаментозной терапией. Для уточнения диагноза проводят колларголовую пробу (проба Веста). В глаза закапывается 1 капля 3 % раствора колларгола (красящее вещество). Предварительно в полость носа вставляется ватный фитилек. Появление красящего вещества на фитильке через 5 минут после закапывания, оценивается как положительная проба. Пробу считают замедленной при обнаружении краски в носу через 6-20 минут и отрицательной позже 20 минут. Пробу также можно считать положительной, если после закапывания колларгола произошло просветление конъюнктивы глазного яблока в течении 3-х минут. Отрицательный результат слезно-носовой пробы указывает на нарушение проводимости в слезоотводящей системе, но не определяет уровень и характер поражения, поэтому необходима консультация ЛОР-врача, т.к. канал – слезно-носовой, так если у ребенка насморк, слизистая слезных путей отекает, просвет суживается и затрудняется отток слезы. Тяжелым осложнением нераспознанного и нелеченного дакриоцистита новорожденных может быть флегмона слезного мешка, сопровождающаяся значительным повышением температуры тела и беспокойством ребенка. Как исход заболевания нередко образуются свищи слезного мешка.
При хроническом течении процесса основным клиническим признаком является обильное гнойное отделяемое из слезного мешка, которое заполняет всю глазную щель, обычно после сна или плача.
После установления диагноза необходимо сразу приступить к лечению. Для начала изучите анатомию слезоотводящих путей, проекцию слезного мешочка (см. выше). Перед началом массажа тщательно вымойте руки, ногти следует коротко отстричь, можно использовать стерильные перчатки.
1. Выдавите содержимое слезного мешочка.
2. Закапайте теплый раствор фурацилина 1:5000 и при помощи стерильного ватного тампона удалите гнойное отделяемое.
3. Проводите массаж области слезного мешка, осторожно надавив 5 раз указательным пальцем сверху вниз толчкообразными движениями, стремясь прорвать желатинозную пленку.
4. Закапать дезинфицирующие капли (левомицетин 0,25% или витабакт)
5. Эти манипуляции проводить 4 – 5 раз в день.
Массаж проводится как минимум в течении 2-х недель. По данным литературы и нашим данным желатинозная пробка рассасывается или прорывается к 3-4 месяцам, если родители правильно и аккуратно выполняют вышеуказанные рекомендации.
Если эти манипуляции не дали желаемого результата, то необходимо проведение зондирование слезно-носового канала в условиях глазного кабинета. Зондирование слезно-носового канала представляет собой сложную, болезненную и далеко не безопасную процедуру. Под местной анестезией (обезболивание), с помощью конических зондов Зихеля, расширяются слезные точки и слезные канальцы, затем более длинный зонд Боумена №6; №7; №8 вводится в слезно-носовой канал и прорывает имеющуюся там пробку, затем канал промывается дезинфицирующим раствором. После проведения зондирования необходимо обязательно 1 неделю проводить массаж (см. выше) для профилактики рецидива, связанного с образованием спаечного процесса.
Зондирование неэффективно лишь в тех случаях, когда дакриоцистит обусловлен другими причинами: аномалия развития слезно-носового канала, искривление носовой перегородки и др. Этим детям необходимо сложное оперативное вмешательство – дакриоцисториностомия, которая проводится не ранее 5–6 лет.зы: еще :
Дакриоцистит – это воспаление слезного мешка, он встречается у 1-5% новорожденных. Дакриоцистит диагностируется в первые дни и недели жизни, поэтому бывает, что диагноз младенцу ставится уже в роддоме.
Причинами заболевания могут быть:
- Патология носа и окружающих тканей вследствие воспаления или травмы.
- Непроходимость носослезного протока к моменту рождения ребенка, из-за наличия так называемой желатинозной пробки, не рассосавшейся к моменту рождения.В норме, свободное сообшение между носослезным протоком и полостью носа формируется на 8-м месяце внутриутробного развития. До этого времени выходное отверстие слезного канала закрыто тонкой перепонкой. К моменту рождения у большей части перепонка рассасывается, либо прорывается при первом крике ребенка. Если же пленка не рассасывается или не прорывается, то возникают проблемы со слезоотведением. Как и в большинстве случаев, исход заболевания зависит от своевременной диагностики и вовремя проведенного лечения.
Первыми признаками заболевания является слизистое или слизисто-гнойное отделяемое из глаза, припухлость во внутреннем углу глаза.
Довольно часто педиатры это расценивают как коньюнкитвит и назначают противовоспалительные капли, но это лечение не помогает.
Отличительными признаками дакриоцистита является выделение слизисто-гнойного характера, при надавливании на область слезных точек.Лечение начинают с массажа слезноносового канала. Цель массажа - прорвать желатинозную пленку. Массаж слезноносового канала производят несколькими толчкообразными или вибрирующими движениями пальца с некоторым давлением, направленным сверху вниз, от верхней части внутреннего угла глаза вниз. За счет созданного повышенного давления в носовом протоке, эмбриональная пленка прорывается. ( не напоминает ли Вам это принцип вантуза?)
Массаж нужно делать 8-10 раз в день. Если в ближайшие дни эффекта нет, то его нужно продолжать в течение месяца. Гнойное отделяемое, которое выдавливается из слезного мешка, необходимо убрать ватным шариком, смоченным в отваре ромашки, заварки чая, или календулы.Если массаж не помогает, то необходимо жесткое зондирование слезноносового канала. Его лучше делать в 2-х, 3-х месячном возрасте.
Для проведения этой процедуры необходимо сдать анализ крови на свертываемость, и осмотр ЛОР–врача, для исключения патологии носовой полости. После процедуры зондирования продолжается лечение в виде капель еще в течение недели по назначению врача, и массаж желательно проводить в течение месяца.
